氨曲南-阿维巴坦适用于治疗18岁及以上患者治疗药物选择有限或无替代治疗的下列感染:
1、复杂性腹腔内感染(cIAI)
氨曲南-阿维巴坦适用于与甲硝唑联合治疗由下列敏感革兰阴性菌引起的治疗药物选择有限或无替代治疗的复杂性腹腔内感染:大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌、阴沟肠杆菌复合群、弗劳地枸橼酸杆菌复合群、粘质沙雷菌和奇异变形杆菌。该适应症的批准基于氨曲南-阿维巴坦有限的临床安全性和有效性数据。
2、医院获得性肺炎(HAP),包括呼吸机相关性肺炎(VAP)
氨曲南-阿维巴坦适用于由下列敏感革兰阴性菌引起的治疗药物选择有限或无替代治疗的医院获得性肺炎和呼吸机相关性肺炎:肺炎克雷伯菌、阴沟肠杆菌复合群、大肠埃希菌、粘质沙雷菌、产酸克雷伯菌、嗜麦芽窄食单胞菌、奇异变形杆菌、摩氏摩根菌。该适应症的批准基于氨曲南-阿维巴坦有限的临床安全性和有效性数据。
为减少细菌耐药性的产生、维持氨曲南-阿维巴坦及其他抗菌药物的有效性,氨曲南-阿维巴坦应仅用于治疗确诊或高度怀疑由敏感细菌所致的感染。如果有细菌培养和药敏的相关信息,应在选择或调整抗菌治疗方案时予以考虑。在缺乏细菌及其药敏数据的情况下,则可参考当地流行病学和耐药性数据经验性地选择治疗药物。
表 1列出了估计肌酐清除率(eCrCL)> 50 mL/min的患者接受静脉输注的推荐剂量。单次负荷剂量后,在下一个给药间隔开始维持剂量。
表1 eCrCLa > 50 mL/min的成人患者根据感染类型推荐的静脉输注剂量
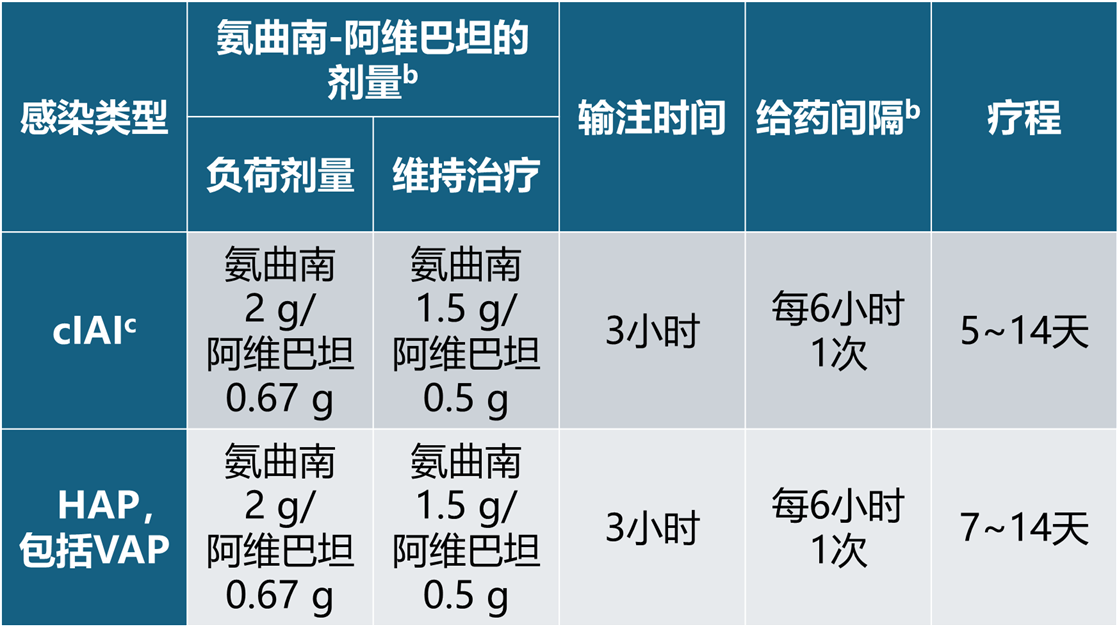
a使用Cockcroft-Gault公式计算。
b给药间隔计算为一次输注开始到下一次输注开始。
c治疗cIAI时,同时给予甲硝唑。
表 2列出了估计肌酐清除率(eCrCL)≤ 50 mL/min的患者接受静脉输注的推荐剂量。单次负荷剂量后,在下一个给药间隔开始维持剂量。在肾功能损害患者中,建议密切监测估计肌酐清除率。在一些患者中,根据血清肌酐估计的CrCL变化很快,尤其是在感染治疗的早期。治疗cIAI时,同时给予甲硝唑。cIAI疗程为5~14 天,HAP(包括 VAP)疗程为7~14 天。
表2 eCrCL ≤ 50 mL/min的成人患者推荐剂量
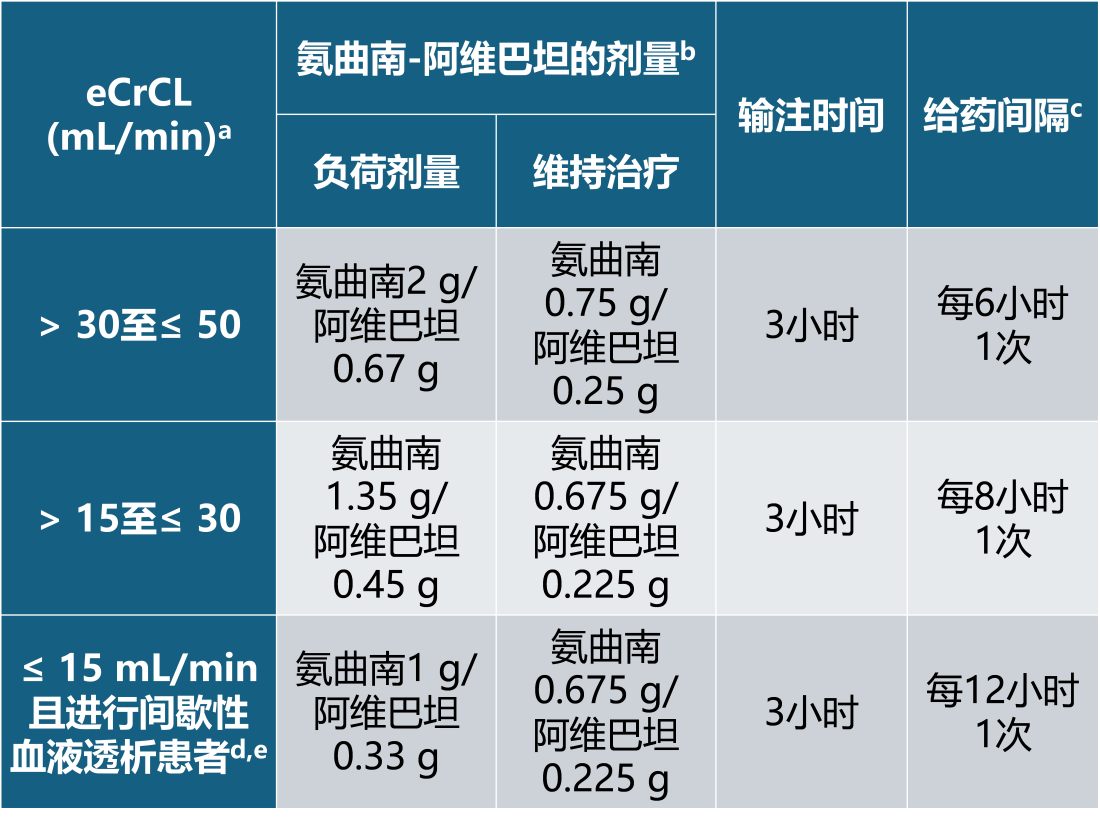
a使用Cockcroft-Gault公式计算。
b剂量推荐基于PK建模和模拟。
c给药间隔计算为一次输注开始到下一次输注开始。
d氨曲南和阿维巴坦均可被血液透析清除。因此,血液透析当天,应在血液透析结束后给予氨曲南-阿维巴坦。
e除非已经开始血液透析或其他形式的肾脏替代疗法,否则eCrCl ≤ 15 mL/min的患者不应使用氨曲南-阿维巴坦
现有数据不足以为接受血液透析以外的肾脏替代治疗(例如,连续性静脉-静脉血液滤过或腹膜透析)患者提供剂量调整建议。与接受血液透析的患者相比,接受连续性肾脏替代治疗(CRRT)的患者需要更高的剂量。对于接受连续性肾脏替代治疗的患者,应根据CRRT清除率(CLCRRT,单位为mL/min)调整剂量。
氨曲南-阿维巴坦仅可通过静脉输注。静脉输注3小时。
氨曲南与青霉素结合蛋白(PBP)结合后,可抑制细菌细胞壁肽聚糖合成,导致细菌细胞裂解和死亡,对B类酶(金属β-内酰胺酶)稳定。阿维巴坦是非β-内酰胺类β-内酰胺酶抑制剂,与相应的水解酶形成共价结合物后起作用。阿维巴坦可抑制Ambler A类和C类β-内酰胺酶以及某些D类β-内酰胺酶,包括超广谱β-内酰胺酶(ESBL)、肺炎克雷伯菌碳青霉烯酶(KPC)和OXA-48碳青霉烯酶以及AmpC酶,阿维巴坦不会抑制B类酶,并且不能抑制许多D类酶。
可能影响氨曲南-阿维巴坦的细菌耐药机制包括:难以被阿维巴坦抑制且能够水解氨曲南的β‑内酰胺酶、突变或获得性PBP、对氨曲南或阿维巴坦的外膜渗透性降低以及能主动外排氨曲南或阿维巴坦。
对于特定菌种,获得性耐药的流行率可能随地理区域和时间变化。最好获得耐药的当地信息,特别是治疗重度感染时。
应该采用标准方法确定特定临床分离株对氨曲南-阿维巴坦的敏感性。
微量肉汤稀释法
根据 ISO 20776-1 使用无添加的阳离子调节 Mueller-Hinton (MH) 肉汤进行微量肉汤稀释法检测非苛养菌。测定最小抑菌浓度 (MIC) 时,阿维巴坦浓度为 4 mg/L。MIC 值应该根据表3和表4中的标准进行判读。
纸片扩散法
按照 EUCAST 方法使用无添加的 Mueller-Hinton (MH) 琼脂进行纸片扩散法检测非苛养菌。纸片法判读标准见表 3和表 4。
氨曲南/阿维巴坦敏感性判读标准
表3 EUCAST设定的氨曲南-阿维巴坦的临床折点如下:
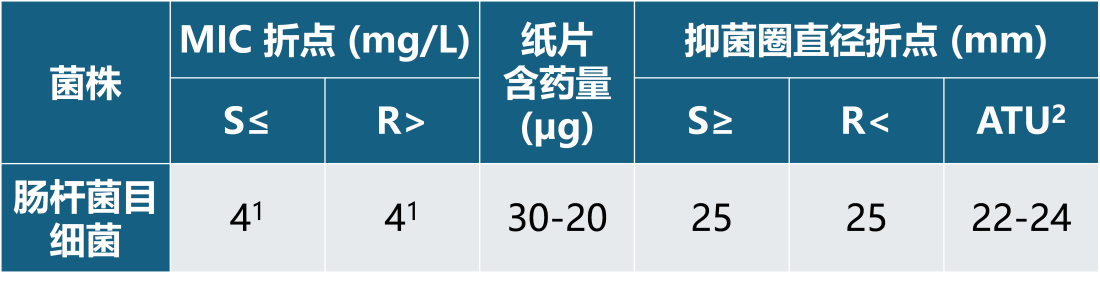
1测定最小抑菌浓度 (MIC) 时,阿维巴坦浓度设定为 4 mg/L。
2ATU = 技术不确定性区域(Area of Technical Uncertainty,ATU)。该术语由EUCAST提出,用于警示实验室注意抗菌药物敏感性试验(AST)结果解释中存在的不确定性。实验室可自行决定对ATU范围内的结果采取以下措施,并建议实验技术人员与医务人员协商:
• 进行替代性试验(如最小抑菌浓度(MIC)测定、PCR检测、可能的耐药机制或基因检测)
• 将ATU范围内的结果报告为“耐药(R)”或留空并附加说明
• 重复试验
• 与医务人员讨论结果
表4 FDA设定的氨曲南-阿维巴坦的临床折点如下:
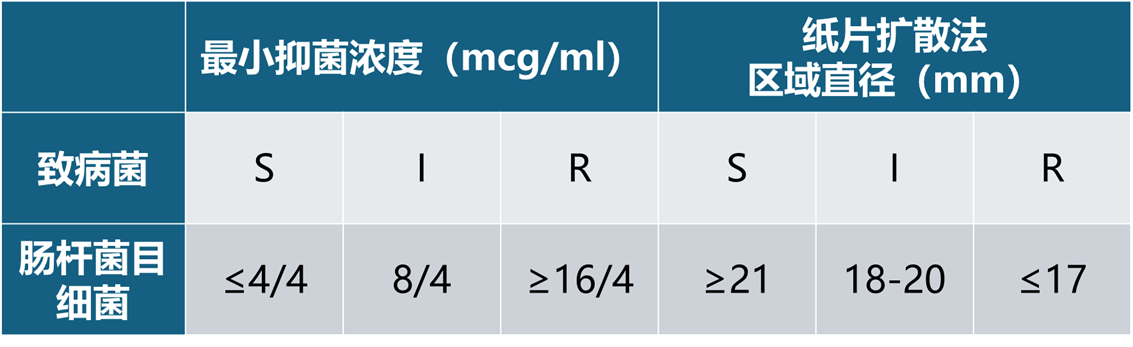
S=敏感;I=中介;R=耐药
报告结果为“敏感(S)”时,表示如果抗菌药物在感染部位达到通常浓度时,可能会抑制病原体的生长。报告结果为“中介”(I),表示结果不明确,如果微生物对替代的临床可行药物不完全敏感,则应重复检测。此分类意味着在药物生理性浓集的身体部位或在可以高剂量使用药物的情况下,此类药物可能具有临床适用性。此分类也提供了一个缓冲区间,以免因小的不受控技术因素导致判读出现重大偏差。报告结果为“耐药(R)”时,表示即使抗菌药物在感染部位达到通常浓度,也可能无法抑制病原体生长,应选择其他疗法。
1.药代动力学—药效动力学的关系
研究证明,氨曲南对特定病原体的抗菌活性与给药间隔内游离药物浓度高于氨曲南-阿维巴坦最低抑菌浓度的时间百分比(%fT>氨曲南-阿维巴坦的MIC)最密切相关。对于阿维巴坦,药代动力学/药效学(PK-PD)指数是给药间隔内游离药物浓度高于阈值浓度的时间百分比(%fT>CT)。
1.概述
在III期研究的肾功能正常患者(n = 127)中,在多次输注1.5 g 氨曲南/0.5 g 阿维巴坦(每6小时一次,每次持续3小时)后,氨曲南和阿维巴坦的几何平均(CV%)稳态血药峰浓度(Cmax,ss)和24小时药时曲线下面积(AUC24,ss)分别为54.2 mg/L (40.8)和11.0 mg/L (44.9)以及833 mg*h/L (45.8)和161 mg*h/L (47.5)。单剂量和多剂量氨曲南-阿维巴坦复方制剂给药后,氨曲南和阿维巴坦的药代动力学参数与氨曲南或阿维巴坦单独给药时相似。
多次静脉输注氨曲南-阿维巴坦(1.5 g 氨曲南/0.5 g 阿维巴坦,每6小时一次,每次持续3小时)后,肾功能正常的健康中国成人中氨曲南和阿维巴坦的稳态PK参数汇总见表5。
表5 多次静脉输注氨曲南-阿维巴坦(1.5 g 氨曲南/0.5 g 阿维巴坦,每6小时一次,每次持续3小时)后,eCrCL > 80mL/min的中国健康成人稳态药代动力学参数(几何均数[% CV])
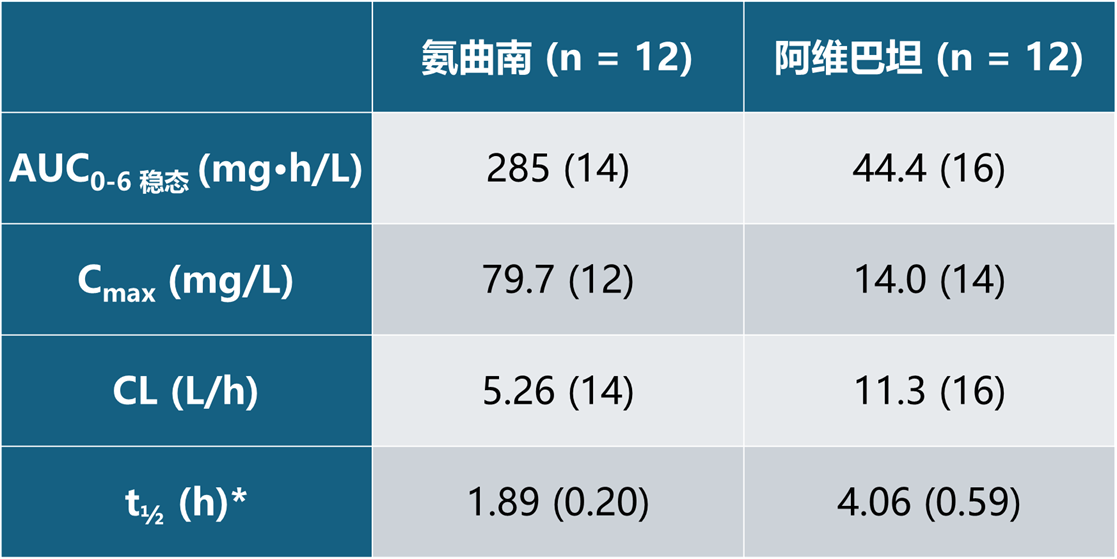
*报告t½的算术均数(SD)
AUC0-6 = 0-6小时的药时曲线下面积;Cmax = 血药峰浓度;CL = 血浆清除率;t½ = 消除半衰期;% CV = 几何变异系数
2.分布
阿维巴坦和氨曲南的人蛋白结合率较低,分别约为8%和38%,且与浓度无关。在3小时内每6小时输注1.5 g/0.5 g 多剂量的氨曲南-阿维巴坦后,复杂性腹腔内感染患者中氨曲南和阿维巴坦的稳态分布容积相当,分别约为20 L 和24 L。
氨曲南能进入胎盘,并且可在乳汁中分泌。
尚未对氨曲南在肺上皮内衬液(ELF)中的渗透性进行临床研究;插管患者单次静脉注射2 g 氨曲南后2~8小时报告的支气管分泌物浓度与血清中浓度的平均比值为21% ~ 60%。 阿维巴坦能渗透到人支气管ELF中,其浓度约为血浆的30%,ELF和血浆之间的浓度-时间曲线相似。
阿维巴坦渗入皮肤感染部位的皮下组织,组织浓度大致等于血浆中的游离药物浓度。
氨曲南对完整血脑屏障的渗透性有限,因此在没有炎症的情况下,脑脊液(CSF)中的氨曲南水平较低;但当脑膜发炎时,在CSF中浓度会升高。
3.生物转化
氨曲南不会被广泛代谢。其主要代谢物无活性,是由β-内酰胺环水解开环而形成的。回收数据表明,约 10% 的剂量以该代谢物形式排泄。在人肝脏制品(微粒体和肝细胞)中没有观察到阿维巴坦的代谢。给予[14C]-阿维巴坦后,在人血浆和尿液中阿维巴坦原型药是主要的药物相关性成份。
4.消除
氨曲南和阿维巴坦的终末消除半衰期(t½)约为静脉给药后2至3小时。
氨曲南通过主动肾小管分泌和肾小球过滤从尿液中排泄。约75%至80%的静脉注射或肌肉注射剂量在尿液中回收。尿液中的放射性成分为氨曲南原型药(约65%在8小时内回收)、氨曲南的无活性β-内酰胺环水解产物(约7%)和未知代谢物(约3%)。约12%的氨曲南会排泄到粪便中。
阿维巴坦以原型药排泄至尿液中,肾清除率约为158 mL/min,表明除了肾小球滤过之外,还存在主动肾小管分泌。尿液中的原型药排泄率(%)与给药剂量无关,且在稳态时,排泄量占阿维巴坦剂量的83.8%到100%。不到0.25%的阿维巴坦会排泄到粪便中。
复杂性腹腔内感染患者中氨曲南和阿维巴坦在稳态条件下的清除率(CL)分别为7.1 L/h 和12.3 L/h。
5.线性/非线性
在所研究的剂量范围内(1500 mg 至2000 mg 氨曲南;375 mg 至600 mg 阿维巴坦),氨曲南和阿维巴坦的药代动力学皆近似呈线性。在肾功能正常的健康成年人中,多次静脉输注1500 mg/500 mg 氨曲南-阿维巴坦(每6小时一次)长达11天没有观察到明显的氨曲南或阿维巴坦蓄积。
氨曲南对大多数不动杆菌属、革兰阳性菌和厌氧菌几乎没有或完全没有活性。当已知或怀疑这些病原体与感染过程有关时,应使用其他抗菌药物。
阿维巴坦的抑酶谱包括许多可灭活氨曲南的酶(包括Ambler A类β-内酰胺酶和C类β-内酰胺酶)。阿维巴坦不会抑制B类酶(金属β-内酰胺酶),并且不能抑制许多D类酶。氨曲南一般不会被B类酶水解。
体外研究表明,在获得性耐药机制不明的情况下,以下病原体对氨曲南-阿维巴坦敏感:
需氧革兰阴性菌
弗劳地枸橼酸杆菌菌群
克氏枸橼酸杆菌
大肠埃希菌
阴沟肠杆菌菌群
产气克雷伯菌
肺炎克雷伯菌
产酸克雷伯菌
摩氏摩根菌
奇异变形杆菌
普通变形杆菌
雷氏普罗威登斯菌
斯氏普罗威登斯菌
解鸟氨酸拉乌尔菌
沙雷菌属
铜绿假单胞菌
粘质沙雷菌
嗜麦芽窄食单胞菌
体外研究显示,以下菌属对氨曲南-阿维巴坦不敏感:
不动杆菌属
需氧革兰阳性菌
厌氧菌
肾功能损害患者的氨曲南和阿维巴坦消除率下降。与肾功能正常(此处定义为CrCL>80 mL/min)的受试者相比,轻度肾功能损害(此处定义为CrCL50-79mL/min)、中度肾功能损害(此处定义为CrCL30-49 mL/min)、重度肾功能损害(CrCL<30 mL/min,且不需要透析)和终末期肾病受试者的阿维巴坦AUC分别平均增加2.6倍、3.8倍、7倍和19.5倍。估计CrCL≤50mL/min的患者需调整剂量。
尚未在任何程度的肝功能损害患者中研究阿维巴坦的药代动力学。由于氨曲南和阿维巴坦无显著的肝脏代谢,因此预期肝功能损害不会显著改变这两种活性成份的全身清除。肝功能损害患者无需调整氨曲南-阿维巴坦的剂量。
孕妇
尚无或仅有有限的妊娠女性使用氨曲南或阿维巴坦的数据。氨曲南在动物研究中没有显示对于生殖毒性方面有直接或间接的不良影响。阿维巴坦在动物研究中显示出了生殖毒性,但没有致畸作用的证据。
妊娠期间,仅在有明确指征且母亲获益大于对胎儿的风险时,才能使用氨曲南-阿维巴坦。
哺乳期妇女
氨曲南经人乳汁排泄浓度低于同时获取的母体血清浓度的1%。尚不明确阿维巴坦是否在人类乳汁中分泌。无法排除对母乳喂养婴儿的风险。
必须在充分评估哺乳对孩子获益和治疗对患者获益的基础上,决定停止哺乳或是停用氨曲南-阿维巴坦。
生育力
尚无氨曲南-阿维巴坦对生育力影响的人体数据。阿维巴坦或氨曲南的动物研究未发现对生育力有不良影响。
氨曲南和阿维巴坦的平均消除半衰期均延长,老年人的血浆清除率降低,这与氨曲南和阿维巴坦的肾清除率随年龄增大而降低一致。
已知氨曲南和阿维巴坦(氨曲南-阿维巴坦的成份)主要通过肾脏排泄,肾功能损害患者中氨曲南和阿维巴坦相关不良反应的发生风险可能更高。老年患者更可能出现肾功能下降,因此应谨慎选择剂量,监测肾功能也可能是有用的方法。老年患者无需根据年龄进行剂量调整,其剂量调整方案应基于肾功能。
在II期和III期临床试验中,氨曲南-阿维巴坦治疗组有103例65岁及以上的患者,其中60例(58%)年龄在65-74岁之间,43例(42%)在75岁及以上。与之相比,氨曲南-阿维巴坦治疗组有202例年龄小于65岁的患者。氨曲南-阿维巴坦的临床研究未纳入足够数量年龄≥ 65 岁的患者,因此不能确定该人群对药物的应答是否与年轻患者不同。其他报告的临床经验并未发现老年患者与年轻患者的应答存在差异。
尚未在儿童患者中评价氨曲南-阿维巴坦的药代动力学。
尚未确定18岁以下儿童患者使用本品的安全性和疗效。尚无相关数据。
性别或人种未显著影响氨曲南-阿维巴坦的药代动力学。在一项对氨曲南-阿维巴坦进行的群体药代动力学分析中,体重指数(BMI)≥ 30 kg/m2的成人患者与BMI<30 kg/m2的成人患者相比,无临床相关的暴露量差异。
注:以下程序说明了最终浓度为1.5 ~ 40 mg/mL 氨曲南和0.50 ~ 13.3 mg/mL 阿维巴坦的输注溶液制备步骤。应在开始这些步骤之前完成所有计算。
1. 制备复溶溶液(131.2 mg/mL氨曲南和43.7 mg/mL 阿维巴坦)
a) 将注射器针头插入瓶盖,并注入10 mL 无菌注射用水。
b) 取出针头,轻轻振摇小瓶,得到澄清、无色至黄色的溶液,无可见异物。
2. 配制用于输注的最终溶液(最终浓度必须为氨曲南1.5 ~ 40 mg/mL 和阿维巴坦0.50 ~ 13.3 mg/mL)
输液袋:经准确计算,取一定体积的复溶溶液转移至含有0.9%氯化钠注射液、5%葡萄糖注射液或乳酸钠林格注射液的输液袋中,进一步稀释复溶溶液。
制备不同剂量可参阅下表6。
表6 在输液袋中制备成人剂量的氨曲南-阿维巴坦
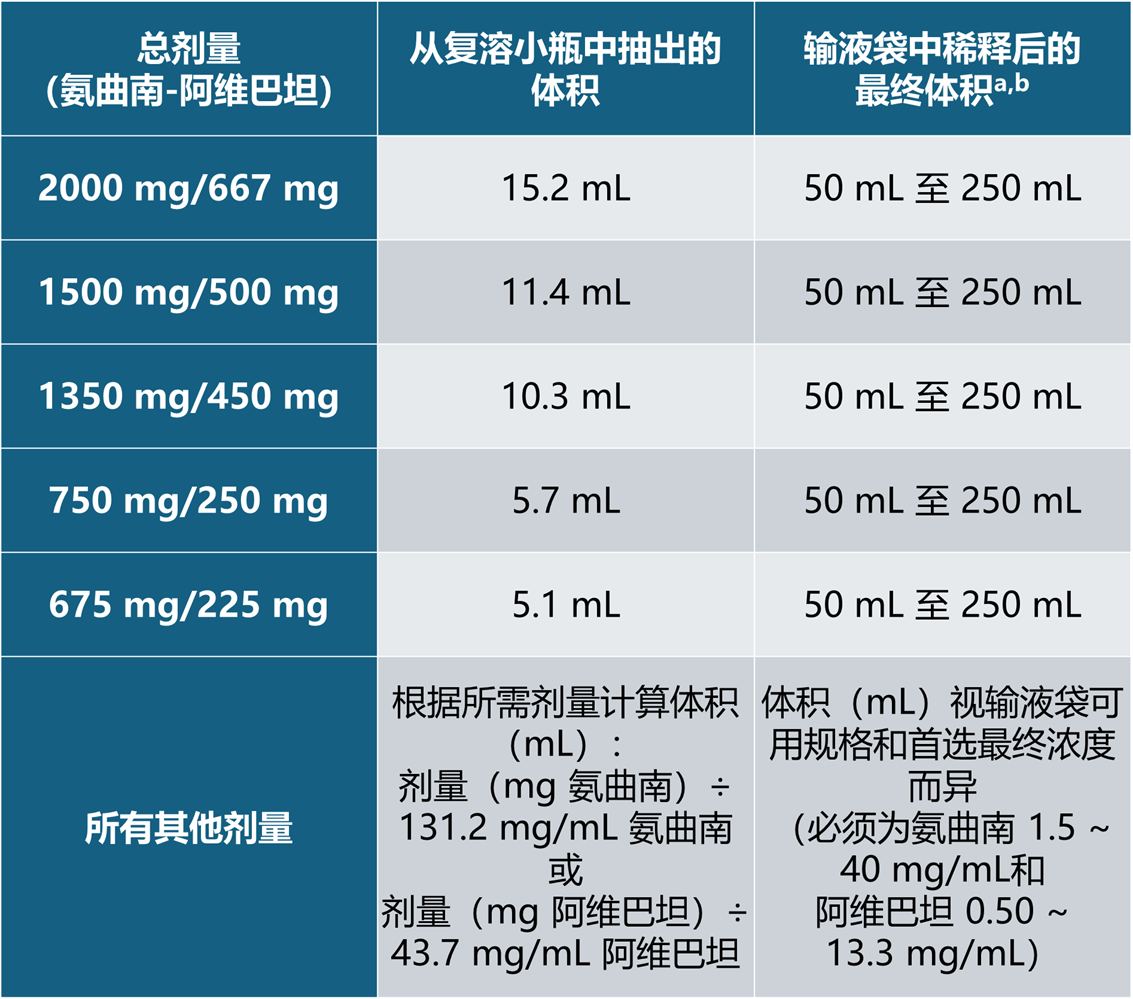
a在含有0.9%氯化钠注射液或乳酸钠林格注射液的输液袋中,稀释至氨曲南最终浓度为 1.5~ 40 mg/mL(阿维巴坦最终浓度为 0.50 ~ 13.3 mg/mL),对应的使用中稳定性在 2℃ ~ 8℃最多放置24 小时,后续在 30℃下最多放置12小时。
b在含有5%葡萄糖注射液的输液袋中,稀释直至氨曲南最终浓度为1.5 ~ 40 mg/mL(阿维巴坦最终浓度为 0.50 ~ 13.3 mg/mL),对应的使用中稳定性在2℃ ~ 8℃最多放置24小时,后续在 30℃下最多放置6小时。
任何未用完的药品或废料应根据当地的要求进行处置。
复溶后
氨曲南-阿维巴坦复溶后应在30分钟内用于制备输液袋,以给予适当剂量的氨曲南-阿维巴坦进行静脉输注。
稀释后
输液袋
采用0.9%氯化钠注射液或乳酸钠林格注射液制备静脉输液,使用中化学和物理稳定性已证明,在2℃ ~ 8℃下最多放置24小时,后续在30℃下最多放置12小时。
采用5%葡萄糖注射液制备静脉输液,使用中化学和物理稳定性已证明,在2℃ ~ 8℃下最多放置24小时,后续在30℃下最多放置6小时。
从微生物学角度考虑,氨曲南-阿维巴坦应立即使用,除非在受控且经过验证的无菌条件下进行复溶和稀释。如未立即使用,使用者应对使用前的贮藏时间和条件负责,且不得超过上述条件限制。
氨曲南-阿维巴坦必须用无菌注射用水复溶,浓缩液须在使用前即刻稀释。复溶溶液为澄清、无色至黄色溶液,无可见异物。
溶液配制和给药应使用标准的无菌技术。必须在适当规格的输液袋中配制剂量。
胃肠道外途径给药之前,应目视检查是否存在不溶性微粒。
每瓶仅供单次使用。
开始复溶与完成静脉输液准备之间的总时间间隔不得超过30分钟。
氨曲南-阿维巴坦是一种复方制剂;每瓶含有1.5 g 氨曲南和0.5 g 阿维巴坦,固定比例为3:1。
除0.9%氯化钠注射液、5%葡萄糖注射液或乳酸钠林格注射液外,氨曲南-阿维巴坦不得与其他药品混合。
药物过量可能引起脑病、意识模糊、癫痫发作、意识障碍和运动障碍,尤其是在肾功能损害患者中。
必要时,可以通过血液透析清除部分氨曲南和阿维巴坦。
在4小时血液透析后,被清除的氨曲南占给药剂量的38%,被清除的阿维巴坦占给药剂量的55%。
对活性成份或任何辅料过敏的患者。
对任何其他β-内酰胺类抗生素(如青霉素类、头孢菌素类或碳青霉烯类)有严重超敏反应(如过敏反应、严重皮肤反应)的患者。
在体外,氨曲南和阿维巴坦是有机阴离子转运蛋白OAT1和OAT3的底物,OAT1/OAT3可介导药物从血液中的摄取和经肾脏排泄过程。在体外研究中,丙磺舒(一种强效OAT抑制剂)对阿维巴坦摄取过程的抑制率可达56%到70%。因此,合用可能改变阿维巴坦的清除。尚未进行氨曲南-阿维巴坦和丙磺舒临床相互作用进行研究,故不推荐氨曲南-阿维巴坦与丙磺舒合并给药。
氨曲南不会被细胞色素P450酶代谢。在体外,阿维巴坦对细胞色素P450酶无明显抑制作用,在临床相关暴露量范围内对细胞色素P450无诱导作用。在体外研究中,临床相关暴露量范围内,阿维巴坦对主要的肾脏或肝脏转运蛋白无抑制作用。因此,由这些机制引起药物相互作用的可能性很小。
在与氨曲南-阿维巴坦和阿米卡星、环丙沙星、黏菌素、达托霉素、庆大霉素、左氧氟沙星、利奈唑胺、甲硝唑、替加环素、妥布霉素和万古霉素的体外药物联用研究中,未证实存在协同作用或拮抗作用。
其他:在临床研究中未观察到氨曲南、阿维巴坦和甲硝唑之间存在药物相互作用。
安全性总结
接受氨曲南 阿维巴坦(ATM-AVI)治疗的患者中,最常见的不良反应为贫血(6.9%)、腹泻(6.2%)、丙氨酸氨基转移酶(ALT)升高(6.2%)和天门冬氨酸氨基转移酶(AST)升高(5.2%)。
不良反应列表
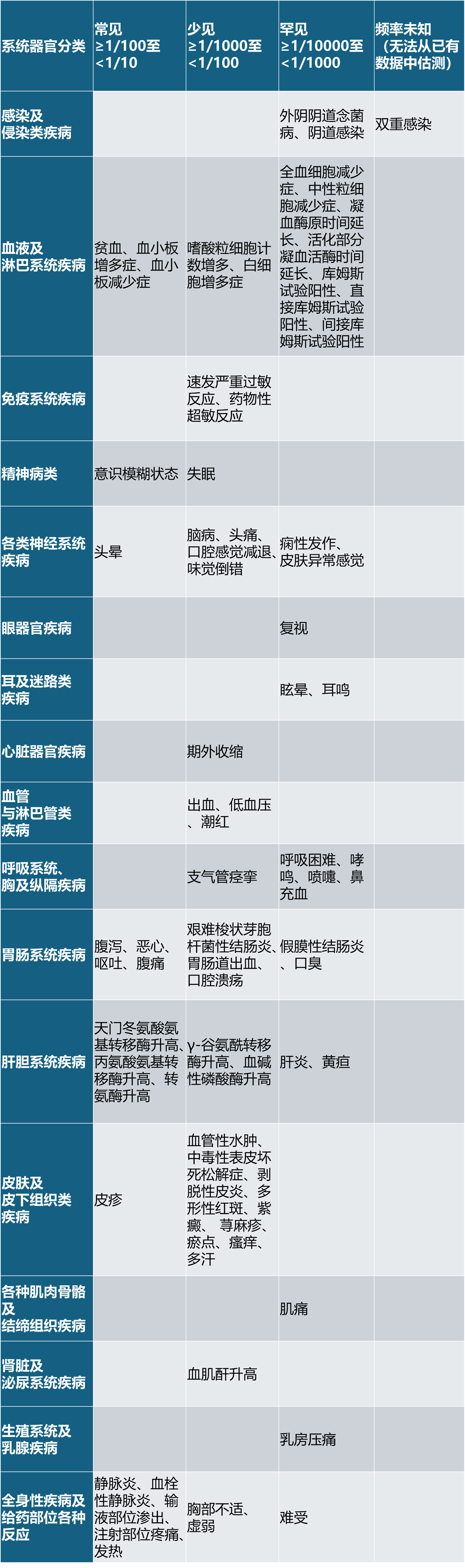
表7为使用氨曲南单药和/或在II期和III期临床试验中使用氨曲南-阿维巴坦(N = 305),发现的药物不良反应报告。
下表中列出的药物不良反应按系统器官分类(SOC)和频率类别列出,按照以下惯例进行定义:很常见(≥ 1/10)、常见(≥ 1/100至< 1/10)、少见(≥ 1/1000至< 1/100)、罕见(≥ 1/10,000至< 1/1000)、非常罕见(< 1/10,000)和频率未知(根据现有数据无法估计)。在各个频率分组内,不良反应按严重性递减顺序列出。
表7 按照系统器官分类列出的药物不良反应频率
超敏反应
在接受氨曲南-阿维巴坦治疗的患者中观察到超敏反应,包括皮疹、潮红和支气管痉挛。治疗前,应确定患者是否有对氨曲南或其他β-内酰胺类药物的超敏反应史。氨曲南-阿维巴坦禁用于对任何β-内酰胺类药物有严重超敏反应史的患者。此外,对其他β-内酰胺类药物有任何其他类型超敏反应史的患者应慎用氨曲南-阿维巴坦。如果出现严重超敏反应,应立即停用氨曲南-阿维巴坦并进行充分的急救。
严重皮肤疾病
已有报道,使用氨曲南会导致严重的皮肤疾病(如中毒性表皮坏死松解症[TEN])。如出现严重的皮肤反应,应停用氨曲南-阿维巴坦治疗。
肾功能损害
对于肾功能损害的患者,建议在氨曲南-阿维巴坦给药期间进行密切的监测。氨曲南和阿维巴坦主要通过肾脏清除,因此,需按照肾功能损害的程度降低剂量。在肾功能损害患者中、以及与β-内酰胺类药物过量相关的患者中,已有与氨曲南相关的神经系统后遗症(例如脑病、意识模糊、癫痫发作、意识障碍、运动障碍)的报告。
合并使用肾毒性药品(如氨基糖苷类)可能对肾功能产生不利影响。在肾功能有变化的患者中,应监测CrCL,并相应调整氨曲南-阿维巴坦的剂量。
肝功能损害
已观察到使用氨曲南-阿维巴坦后肝酶升高的情况。建议在氨曲南-阿维巴坦给药期间对肝脏相关的实验室指标进行密切的监测,特别是在有基础肝脏疾病或伴随使用肝脏毒性药物的患者中。如果观察到转氨酶升高,且有临床意义,应考虑停用氨曲南-阿维巴坦,并监测患者相关临床表现和实验室异常的恢复情况。
艰难梭菌相关腹泻
几乎所有全身性抗菌药物(包括氨曲南-阿维巴坦)都有关于艰难梭菌相关腹泻(CDAD)的报告,严重程度从轻度腹泻到致命性结肠炎不等。抗菌药物治疗可改变结肠的正常菌群,从而可能导致艰难梭菌过度生长。艰难梭菌产生的毒素A和毒素B会促使CDAD的病情恶化。高产毒的艰难梭菌会导致更高的发病率和死亡率,因为这些感染可能对抗微生物治疗无效,甚至可能需要结肠切除术。对于所有使用抗生素后出现腹泻的患者,必须考虑到CDAD的可能。有报告显示在抗菌药物治疗后超过2个月发生CDAD,因此必须仔细询问病史。如果怀疑或确诊CDAD,可能需要停用不直接针对艰难梭菌的抗菌药物。应根据临床指征进行适当的液体和电解质管理、蛋白质补充、针对艰难梭菌的抗菌药物治疗和手术评估。
耐药菌的产生
在没有证据表明细菌感染或非高度怀疑细菌感染的情况下,给予氨曲南-阿维巴坦可能对患者无益,并增加产生耐药菌的风险。
凝血酶原时间延长/口服抗凝剂活性增加
已有接受氨曲南的患者报告凝血酶原时间延长。当同时给予口服抗凝剂时,应进行适当监测,并进行必要的剂量调整以维持所需的抗凝水平。
干扰血清学检测
在用氨曲南治疗期间,可能会出现直接或间接的库姆斯(Coombs)试验(直接或间接抗球蛋白试验)阳性。
钠
本药品每瓶含约44.6 mg 的钠,相当于WHO建议的成人每日最大钠摄入量(RDI,为2 g)的2.2%。
氨曲南-阿维巴坦可以用含钠溶液稀释,在计算患者从所有来源摄入的总钠量时,应予以考虑。
对驾驶和操作机器能力的影响
使用氨曲南-阿维巴坦可能会出现对驾驶或使用机器能力有轻微影响的不良反应(如头晕)。
过敏性冠状动脉痉挛综合征(Kounis综合征)
其他β-内酰胺类抗生素有收到与过敏反应相关的急性冠脉综合征(Kounis 综合征)的报告。
C3601002是一项在cIAI或HAP/VAP住院成年受试者中确定氨曲南-阿维巴坦 ± 甲硝唑(ATM-AVI ± MTZ)相对于美罗培南 ± 黏菌素(MER ± COL)的疗效、安全性和耐受性的 III 期、前瞻性、随机、多中心、开放性、中心评估者设盲、平行组、对照研究。以 2:1 的比例将受试者随机分配至 ATM-AVI ± MTZ 治疗组或 MER ± COL 治疗组。仅对 ATM-AVI 治疗组中的 cIAI 受试者给予了 MTZ 治疗。MER 治疗组中给予 COL 作为可选辅助治疗。
共计422例受试者在20个国家/地区的81个中心随机入组;282例被随机分配至ATM-AVI ± MTZ组,140例被随机分配至MER ± COL组。10例受试者(ATM-AVI ± MTZ组7例;MER ± COL组3例)在随机分组后未接受治疗。总体而言,中位年龄为57岁,大多数受试者为男性(68%)和白人(54%),但亚洲受试者约占研究人群的42%。进入研究时患有cIAI的受试者比例约为74%。在入组研究的HAP/VAP受试者(~26%)中,~46%的受试者在基线时存在VAP,~52%的受试者在基线时需要机械通气。约22% 的cIAI受试者和约88%的HAP/VAP受试者的基线急性生理及慢性健康状况评分(APACHE)II >10。在cIAI受试者和HAP/VAP受试者中,既往治疗失败的受试者比例分别为~ 11%和~ 64%。
在中国亚组人群中,共有120例受试者在中国大陆的 19 个中心接受随机分组;其中 76 例随机分配至 ATM-AVI±MTZ 治疗组,44 例随机分配至 MER±COL 治疗组。 5 例受试者(ATM-AVI ± MTZ 治疗组 4 例和 MER ± COL 治疗组 1 例)在随机分组后未接受研究药物治疗。入组的中国人群中位数年龄为54岁,大多数受试者为男性(73%)。进入研究时患有cIAI的受试者比例约为79%。
主要疗效终点是治愈检查(TOC)访视时由临床裁定委员会评估的临床疗效。在意向性治疗(ITT)分析集中,ATM-AVI ± MTZ 治疗组的治愈率为 68.4%(95% CI:62.8, 73.7),MER ± COL 治疗组为 65.7%(95% CI:57.6, 73.2)。在临床可评估 (CE) 分析集中,ATM-AVI ± MTZ 治疗组的治愈率为 77.0%(95% CI:71.0, 82.3),MER ± COL 治疗组为 74.3%(95% CI:65.3, 81.9)。在 ITT 分析集和 CE 分析集中,两治疗组之间的治愈率差值均为 2.7%。
表 8 TOC 访视时裁定的临床疗效 - ITT 分析集
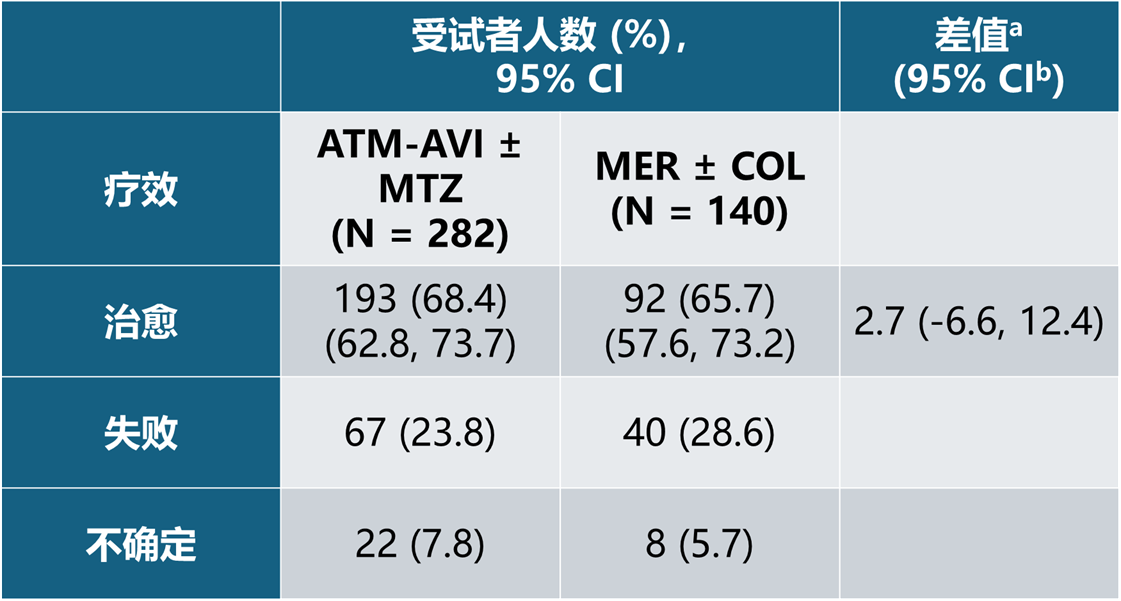
a差值 = 临床治愈率的差值(ATM-AVI ± MTZ 治疗组 - MER ± COL 治疗组)。
b使用未分层的 Miettinen & Nurminen方法计算了差值的置信区间(CI)。
表 9 TOC 访视时裁定的临床疗效 - CE 分析集
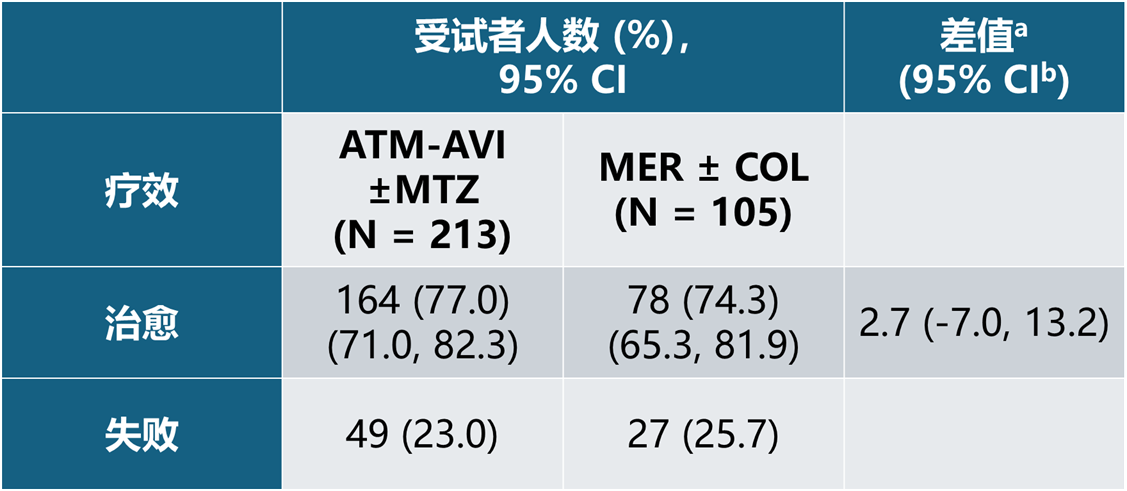
a差值 = 临床治愈率的差值(ATM-AVI ± MTZ 治疗组 - MER ± COL 治疗组)。
b使用未分层的 Miettinen & Nurminen方法计算了差值的置信区间(CI)。
对于cIAI感染类型受试者亚组,在ITT分析集中,ATM-AVI ± MTZ治疗组的治愈率为76.4%,MER ± COL治疗组为74.0%。在CE分析集中,ATM-AVI ± MTZ治疗组的治愈率为85.1%,MER ± COL治疗组为79.5%。
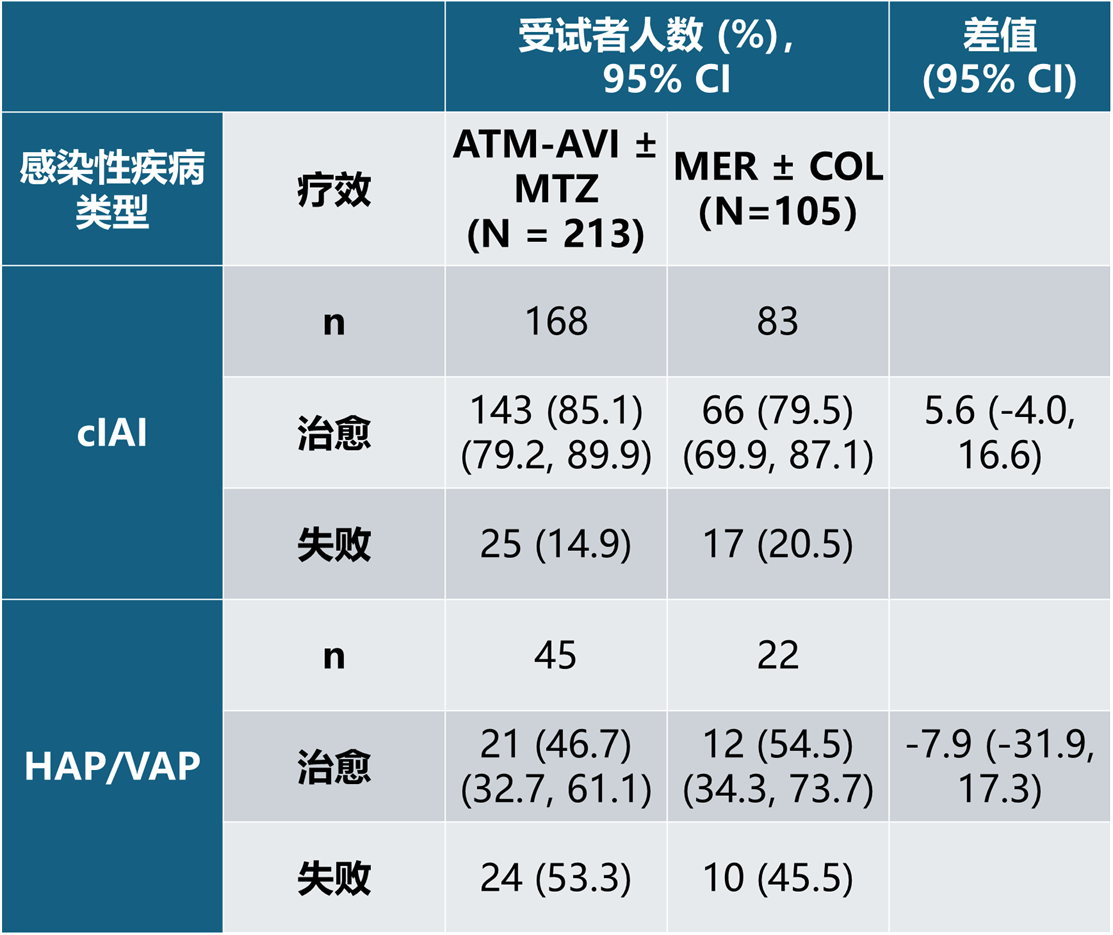
对于HAP/VAP感染类型受试者亚组,在ITT分析集中,ATM-AVI ± MTZ治疗组的治愈率为45.9%,MER ± COL治疗组为41.7%。在CE分析集中,ATM-AVI ± MTZ 治疗组的治愈率为46.7%,MER ± COL治疗组为54.5%。
表 10 按感染类型总结的 TOC 访视时裁定的临床疗效 - ITT 分析集
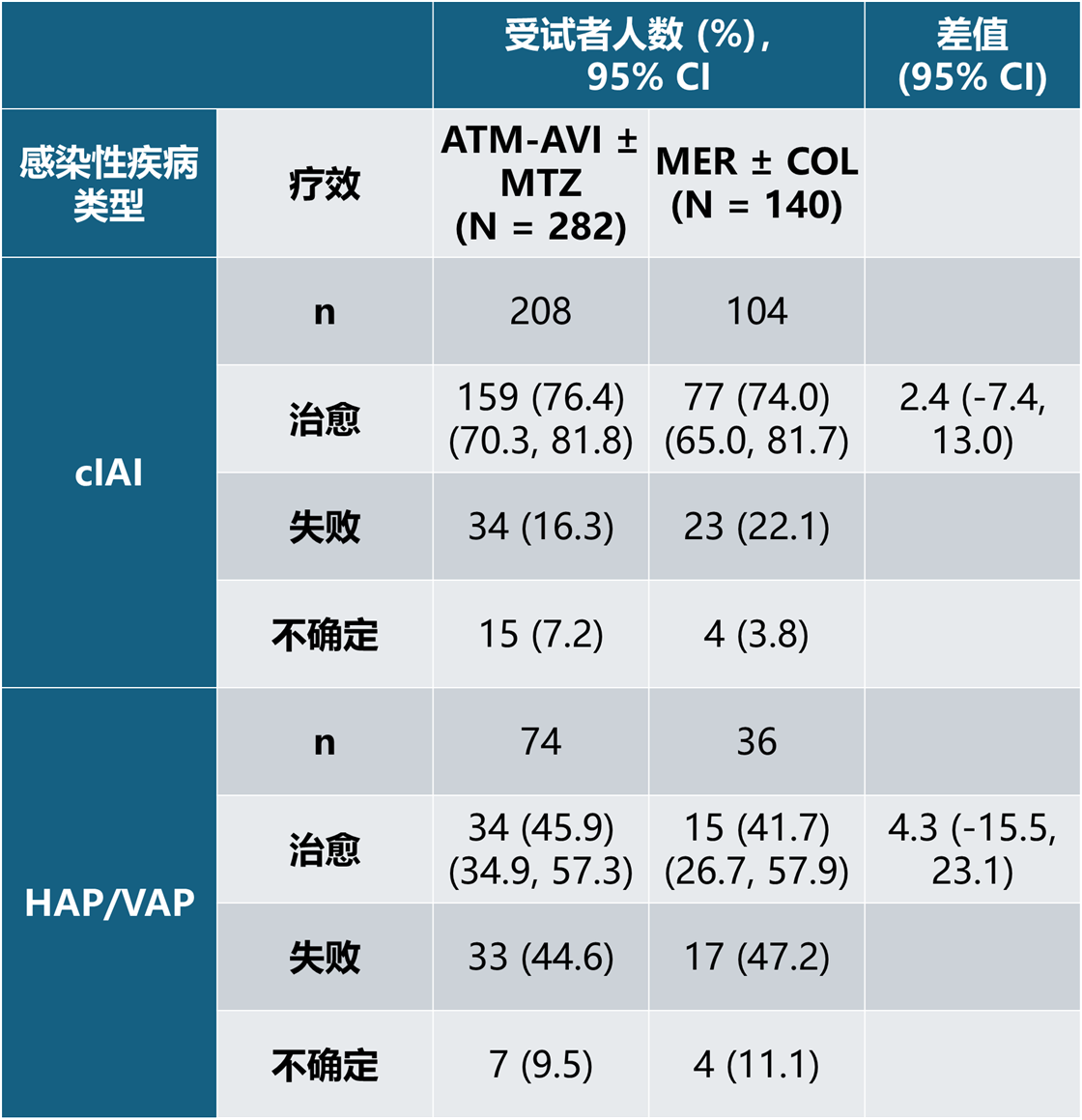
表 11 按感染类型总结的 TOC 访视时裁定的临床疗效 - CE 分析集
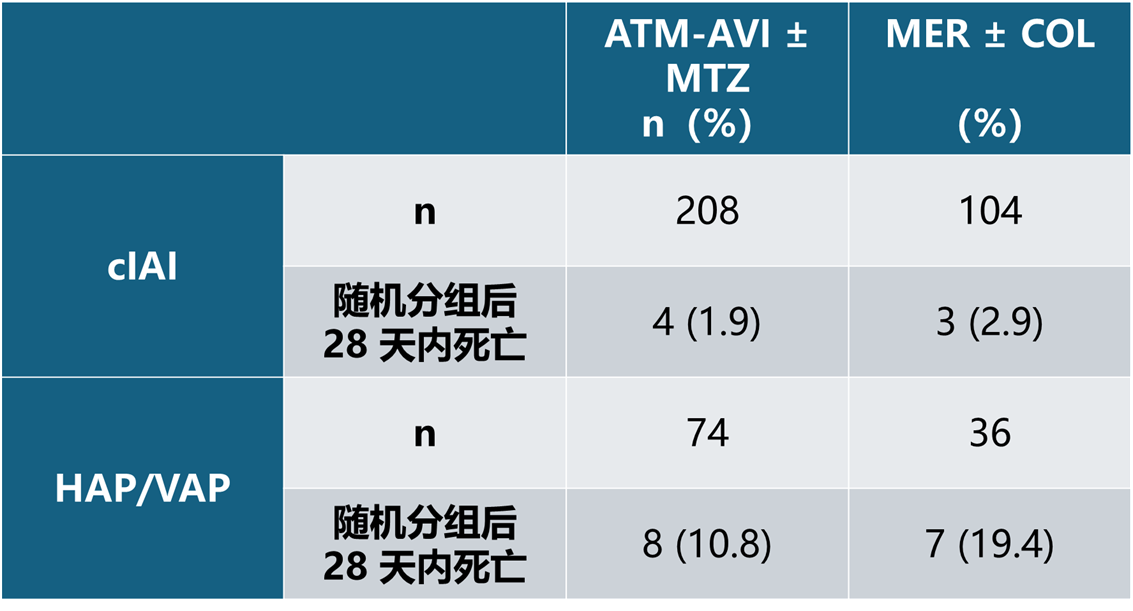
在cIAI受试者中,ATM-AVI±MTZ组的28天全因死亡率为4/208(1.9%),MER±COL 治疗组为3/104(2.9%);在 HAP/VAP受试者中,ATM-AVI±MTZ组的死亡率为8/74(10.8%),MER±COL治疗组为7/36(19.4%)。
表 12 随机分组后 28 天内死亡的受试者比例 - ITT 分析集
在 micro-ITT 分析集中,ATM-AVI ± MTZ治疗组TOC访视时的临床治愈率为 72.9%(95% CI:66.0, 79.0),MER ± COL治疗组为72.3%(95% CI:62.7, 80.6)。治疗差值为0.5%(95% CI:-10.2, 12.1)。
在ME分析集中,ATM-AVI ± MTZ治疗组TOC访视时的临床治愈率为78.5%,MER ± COL治疗组为75.9%。治疗差值为2.6%(95% CI:-8.4, 14.7)。
C3601009是一项确定ATM-AVI相对于最佳可用治疗(BAT)在治疗患有因产 MBL革兰阴性菌导致的复杂性腹腔内感染(cIAI)、医院获得性肺炎(HAP)、呼吸机相关性肺炎(VAP)、复杂性尿路感染(cUTI)或血流感染(BSI)的住院成人中的疗效、安全性和耐受性的前瞻性、随机、多中心、开放性、平行组、对照研究。被分配到ATM-AVI治疗组的cIAI受试者将接受甲硝唑(MTZ)联合治疗。根据研究中心实践和当地流行病学选择BAT治疗受试者的原发感染。
在9个国家/地区的12家研究中心随机入组了共计15例受试者。12例被随机分配至ATM-AVI 组,3例被随机分配至BAT 组。1例受试者(BAT 组)接受了随机分组,但在接受任何研究治疗前退出研究。所有随机化受试者均纳入micro-ITT分析集。研究入组了2例cIAI 受试者,4例HAP/VAP受试者,4例cUTI 受试者和5例BSI 受试者。共有10/15例受试者为既往治疗失败:ATM-AVI组8/12例,BAT组2/3例。
主要疗效终点是TOC访视时由临床裁定委员会评估的临床疗效。在micro-ITT分析集中,ATM-AVI治疗组和BAT治疗组在TOC访视时达到临床治愈的受试者人数分别为5/12和0/3。
在ME分析集中,ATM-AVI治疗组和BAT治疗组在TOC访视时达到临床治愈的受试者人数分别为5/9和0/1。
在ITT分析集中,28天全因死亡率为:ATM-AVI治疗组1/12 例,BAT治疗组1/3 例。
- Ⅲ期临床REVISIT :Efficacy and Safety of Aztreonam-Avibactam for the Treatment of Serious Infections Due to Gram-Negative Bacteria, Including Metallo-β-Lactamase-Producing Pathogens: Phase 3 REVISIT Study 2
- Ⅲ期临床REVISIT :Aztreonam-avibactam versus meropenem for the treatment of serious infections caused by Gram-negative bacteria (REVISIT): a descriptive, multinational, open-label, phase 3, randomised trial 3
- Ⅲ期临床ASSEMBLE :Efficacy and safety of aztreonam-avibactam for the treatment of serious infections caused by metallo-β lactamase (MBL) producing multidrug-resistant Gram-negative bacteria: Phase 3 ASSEMBLE trial 4
- Ⅲ期临床ASSEMBLE :Aztreonam-avibactam for the treatment of serious infections caused by metallo-β-lactamase-producing Gram-negative pathogens: a Phase 3 randomized trial (ASSEMBLE) 5
- Ⅱa期临床REJUVENATE :Pharmacokinetics and safety of aztreonam/avibactam for the treatment of complicated intra-abdominal infections in hospitalized adults: results from the REJUVENATE study 6
- 《细菌药物敏感试验执行标准和典型报告解读》(第三版)7
- 血液肿瘤患者碳青霉烯类耐药肠杆菌科细菌(CRE)感染的诊治与防控中国专家共识(2025年版)8
- 中国碳青霉烯耐药肠杆菌科细菌感染诊治与防控专家共识9
- 西班牙成人实体器官移植受者多重耐药革兰氏阴性菌感染管理建议10
- 希腊多重耐药革兰氏阴性菌感染治疗指南(希腊语)11
1.注射用氨曲南阿维巴坦钠说明书.辉瑞.
2.Carmeli Y, Cisneros JM, Paul M, et al. 2893 A. Efficacy and Safety of Aztreonam-Avibactam for the Treatment of Serious Infections Due to Gram-Negative Bacteria, Including Metallo-β-Lactamase-Producing Pathogens: Phase 3 REVISIT Study. Open Forum Infect Dis. 2023;10(Suppl 2):ofad500.2476. [Link to Abstract]
3.Carmeli Y, Cisneros JM, Paul M, et al. Aztreonam-avibactam versus meropenem for the treatment of serious infections caused by Gram-negative bacteria (REVISIT): a descriptive, multinational, open-label, phase 3, randomised trial. Lancet Infect Dis. 2025;25(2):218-230. [Link to abstract]
4.Daikos G, Cisneros J, Carmeli Y, et al. Efficacy and safety of aztreonam-avibactam for the treatment of serious infections caused by metallo-β lactamase (MBL) producing multidrug-resistant Gram-negative bacteria: Phase 3 ASSEMBLE trial. Abstract E0846, Presented at the 34th European Congress of Clinical Microbiology and Infectious Diseases, 27–30 April, 2024, Barcelona, Spain.
5.Daikos GL, Cisneros JM, Carmeli Y, et al. Aztreonam-avibactam for the treatment of serious infections caused by metallo-β-lactamase-producing Gram-negative pathogens: a Phase 3 randomized trial (ASSEMBLE). JAC Antimicrob Resist. 2025 Jul 28;7(4):dlaf131. [Link to Abstract]
6.Cornely OA, Cisneros JM, Torre-Cisneros J, et al; COMBACTE-CARE consortium/REJUVENATE Study Group. Pharmacokinetics and safety of aztreonam/avibactam for the treatment of complicated intra-abdominal infections in hospitalized adults: results from the REJUVENATE study. J Antimicrob Chemother. 2020;75(3):618-627. [Link to Abstract]
7.胡付品,郭燕,王明贵.细菌药物敏感试验执行标准和典型报告解读.第三版上海科学技术出版社.2025.
8.中华医学会血液学分会,中国医师协会血液科医师分会,中华医学会细菌感染与耐药防治分会.血液肿瘤患者碳青霉烯类耐药肠杆菌科细菌(CRE)感染的诊治与防控中国专家共识(2025年版)[J].中华血液学杂志,2025,46(6):390-402.
9.中国碳青霉烯耐药肠杆菌科细菌感染诊治与防控专家共识编写组,中国医药教育协会感染疾病专业委员会,中华医学会细菌感染与耐药防控专业委员会.中国碳青霉烯耐药肠杆菌科细菌感染诊治与防控专家共识[J].中华医学杂志,2021,101(36):2850-2860.
10.Rodríguez-Goncer I, Ruiz-Arabi E, Herrera S, et al. Management of multidrug-resistant gram-negative bacilli infections in adult solid organ transplant recipients: GESITRA-IC/SEIMC, CIBERINFEC, and SET recommendations update. Transplant Rev (Orlando). 2025 Jul;39(3):100937.
11.希腊感染学会. ΣΥΣΤΑΣΕΙΣ ΓΙΑ ΤΗΝ ΑΝΤΙΜΕΤΩΠΙΣΗ ΛΟΙΜΩΞΕΩΝ ΑΠΟ ΠΟΛΥΑΝΘΕΚΤΙΚΑ GRAM-ΑΡΝΗΤΙΚΑ ΒΑΚΤΗΡΙΑ [J]. Available from https://www.loimoxeis.gr/wp-content/uploads/2024/07/MDR-Gram-negative_%CE%A4%CE%95%CE%9B%CE%99%CE%9A%CE%9F.pdf(assessed on Jul 2025)
提供所有第三方网站的链接旨在方便访问,并不意味着辉瑞对网站的认可或推荐。辉瑞对其他网站的内容或服务不承担任何责任或义务。建议您查看选择访问的网站的政策和条款。



