请仔细阅读说明书并在医师指导下使用
本品为薄膜衣片,除去包衣后显白色或类白色。
50 mg:为粉色椭圆形薄膜衣片,一面刻有“ABR 50”字样,另一面刻有“PFE”字样。
100 mg:为粉色圆形薄膜衣片,一面刻有“ABR 100”字样,另一面刻有“PFE”字样。
200 mg:为粉色椭圆形薄膜衣片,一面刻有“ABR 200”字样,另一面刻有“PFE”字样。
本品适用于对其他系统治疗(如激素或生物制剂)应答不佳或不适宜上述治疗的难治性、中重度特应性皮炎成人和 12 岁及以上青少年患者。
(1)50 mg;(2)100 mg;(3)200 mg
阿布昔替尼片应由具有本品适应症诊断和治疗经验的医生发起,并在其指导下使用。
使用限制:不建议将本品与其他 JAK 抑制剂、生物免疫调节剂或其他免疫抑制剂联合使用。
用量
给药建议
本品常规推荐剂量为 100 mg,每日一次。如果每日一次口服 100 mg 本品未实现充分应答,可考虑将剂量增加到 200 mg 每日一次。
对于没有血栓形成、主要心血管不良事件和恶性肿瘤高风险的需要更迅速地缓解症状的 65 岁以下成年患者(例如:重度或泛发性的高疾病负担,和/或复发的患者):可考虑以 200 mg 每日一次开始治疗 12 周,然后降低至 100 mg 每日一次口服,以维持应答。如果剂量降低后无法维持充分应答,则将剂量增加回 200 mg 每日一次。
如果发现 200 mg 每日一次应答不足,请停止治疗。应使用维持应答所需的最低有效剂量。
用药 12 周后没有治疗获益证据的患者,应考虑停用本品。一些最初没有治疗获益和部分应答的患者在 12 周后继续治疗可能有所改善。
阿布昔替尼片可联合或不联合外用糖皮质激素。
如果漏服一剂药物,应尽快服用该剂量,除非与下一次剂量服用时间相距不到 12 小时,在这种情况下,应忽略漏服的剂量。此后,按常规计划时间继续用药。
肾功能损害或肝功能损害患者的推荐剂量
肾功能损害
表 1 提供了对肾功能损害患者的本品的剂量建议(参见【注意事项】和【药代动力学】),在轻度和中度肾功能损害患者中,如果未实现充分应答,可将本品的剂量加倍。
表1. 肾功能损害患者的剂量建议
| 肾功能损害分期 | 估计肾小球滤过率 ( eGFR) 1 | 剂量 |
|---|---|---|
| 轻度 | 60 – 89 mL/分钟 | 阿布昔替尼片 100 mg 每日一次 |
| 中度 | 30 – 59 mL/分钟 | 阿布昔替尼片 50 mg 每日一次 |
| 重度 2 | 15 – 29 mL/分钟 | 不建议使用 |
| 终末期肾病 2(ESRD) | <15 mL/分钟 |
1 将通过调整肾病患者饮食 (MDRD) 公式来估算肾小球滤过率。
2 重度肾损伤和终末期肾病包括接受肾脏替代治疗的患者。
肝功能损害
不建议重度肝功能损害患者使用本品(参见【注意事项】和【药代动力学】)。
CYP2C19 慢代谢型的推荐剂量
在已知或疑似为 CYP2C19 慢代谢型的患者中,阿布昔替尼片的推荐剂量为 50 mg 每日一次(参见【注意事项】和【药理毒理】)。如果每日一次口服 50 mg 阿布昔替尼片未实现充分应答,请考虑将剂量增加到每日一次口服 100 mg。如果在剂量增加到每日一次 100 mg 后发现应答不足,请停止治疗。
针对强效抑制剂的剂量调整
在使用细胞色素 P450 (CYP) 2C19 强效抑制剂的患者中,将剂量减至 50 mg 每日一次(参见【药物相互作用】和【药代动力学】)。如果每日一次口服 50 mg 阿布昔替尼片未实现充分应答,请考虑将剂量增加到每日一次口服 100 mg。如果在剂量增加到每日一次 100 mg 后发现应答不足,请停止治疗。
用法
应在每天大致相同的时间口服阿布昔替尼片,可与食物同服或不同服。
阿布昔替尼片应整片用水吞服。阿布昔替尼片不可压碎、切开或咀嚼服用。
治疗开始前建议的测试、评估和程序
在开始阿布昔替尼治疗之前进行以下测试和评估:
- 结核病(TB)感染评估—不建议在活动性 TB 患者中开始阿布昔替尼治疗。对于潜伏性 TB 患者或潜伏性 TB 检测为阴性但具有 TB 高风险的患者,在开始阿布昔替尼治疗之前应进行针对潜伏性TB的预防性治疗(参见【注意事项】)。
- 根据临床指南进行病毒性肝炎筛查—不建议在活动性乙型肝炎或丙型肝炎患者中开始阿布昔替尼治疗(参见【注意事项】)。
- 全血细胞计数(CBC)—血小板计数< 150,000/mm3、淋巴细胞绝对计数< 500/mm3、中性粒细胞绝对计数< 1,000/mm3 或血红蛋白值< 8 g/dL 的患者不建议接受阿布昔替尼治疗(参见【注意事项】)。
在开始阿布昔替尼治疗之前,应按照现行的免疫接种指南完成任何必要的免疫接种,包括带状疱疹疫苗接种(参见【注意事项】)。
因严重感染或血液学不良反应停止治疗
严重感染或机会性感染
如果患者发生严重或机会性感染,请停止本品治疗并控制感染。在重新开始本品治疗之前,应仔细考虑使用本品治疗的风险和获益(参见【注意事项】)。
血液学异常
表 2 总结了因实验室检测异常而停用本品的建议。
表2. 因实验室检测异常而停用阿布昔替尼的建议
| 实验室措施 | 建议 |
|---|---|
| 血小板计数 < 50,000/mm3 | 停用阿布昔替尼并监测CBC直至血小板计数 > 100,000/mm3。 |
| ALC < 500/mm3 | 如果 ALC < 500/mm3,则应暂时停止治疗,如 ALC 恢复到该值以上,可重新开始治疗。 |
| ANC < 1000/mm3 | 如果 ANC < 1000/mm3,则应暂时停止治疗,如 ANC 恢复到该值以上,可重新开始治疗。 |
| Hb值< 8g/dL | 如果 Hb 低于 8 g/dL,则应暂时停止治疗,一旦 Hb恢复到该值以上,可重新开始治疗。 |
缩略词:ALC=淋巴细胞绝对计数;ANC=中性粒细胞绝对计数;CBC=全血细胞计数;Hb=血红蛋白
建议在基线时、治疗开始后 4 周和剂量增加后 4 周进行 CBC 评估。对于发生血液学异常的接受长期本品治疗的患者,可延长实验室评估(参见【注意事项】)。
以下有临床意义的不良反应在说明书的其他部分进行描述:
- 严重感染(参见【注意事项】)
- 死亡(参见【注意事项】)
- 恶性肿瘤和淋巴增生性疾病(参见【注意事项】)
- 主要心血管不良事件(参见【注意事项】)
- 血栓形成(参见【注意事项】)
- 实验室检查异常(参见【注意事项】)
临床试验经验
由于临床试验在不同的条件下完成,在一种药物的临床试验中观察到的不良反应发生率不能直接和其他药物的临床试验中的不良反应发生率相比较,且未必反映实际应用中的不良反应发生率。
安全特性总结
在特应性皮炎临床研究中,共有 3848 例受试者接受阿布昔替尼治疗,其中有 3050 例受试者(代表 5166 例暴露患者年)被纳入安全性分析。综合安全性分析包括1997例接受固定剂量阿布昔替尼200 mg的受试者和1053例接受固定剂量阿布昔替尼100 mg的受试者。2013 例受试者至少暴露48周。整合了 5 项安慰剂对照研究(703 例受试者接受 100 mg 每天一次、684 例受试者接受 200 mg 每天一次、438 例受试者接受安慰剂),以评估阿布昔替尼相较于安慰剂长达 16 周的安全性。
最常报告的不良反应有恶心(15.1%)、头痛(7.9%)、痤疮(4.8%)、单纯疱疹(4.2%)、血磷酸肌酸激酶升高(3.8%)、呕吐(3.5%)、头晕(3.4%)和上腹痛(2.2%)。最常见的严重不良反应是感染(0.3%)(参见【注意事项】)。
表 3 按系统器官分类和频率列出特应性皮炎临床研究中观察到的不良反应,采用以下分类:非常常见 (≥ 1/10)、常见(≥ 1/100 至< 1/10)、不常见(≥ 1/1,000 至< 1/100)、罕见(≥ 1/10,000 至< 1/1,000)、非常罕见 (< 1/10,000)。在每个频率分组中,不良反应按严重程度递减的次序排列。
表 3. 不良反应
| 系统器官分类 | 非常常见 | 常见 | 不常见 | |
|---|---|---|---|---|
| 感染及侵染类疾病 | 单纯疱疹 a 带状疱疹 b | 肺炎 | ||
| 血液及淋巴系统疾病 | 血小板减少症 淋巴细胞减少症 | |||
| 代谢及营养类疾病 | 高脂血症 c | |||
| 神经系统疾病 | 头痛 头晕 | |||
| 血管与淋巴管类疾病 | 血栓形成 d | |||
| 胃肠系统疾病 | 恶心 | 呕吐 上腹痛 | ||
| 皮肤及皮下组织类疾病 | 痤疮 | |||
| 检查 | 磷酸肌酸激酶升高 > 5 × ULNe |
a. 单纯疱疹包括口腔疱疹、眼单纯疱疹、生殖器疱疹和疱疹性皮炎。
b. 带状疱疹包括眼带状疱疹。
c. 高脂血症包括血脂异常和高胆固醇血症。
d. 血栓形成包括肺栓塞和深静脉血栓形成。
e. 包括实验室监测期间检测到的变化(见下文)。
特定不良反应说明
感染
在长达 16 周的安慰剂对照研究中,接受安慰剂治疗的受试者中有 27.4%报告了感染,接受阿布昔替尼 100 mg 和 200 mg 治疗的受试者中分别有 34.9%和 34.8%报告了感染。大多数感染为轻度或中度。200 mg 和 100 mg 组(与安慰剂组相比)报告感染相关不良反应的受试者百分比为:单纯疱疹(4.2%和 2.8% vs. 1.4%)、带状疱疹(1.2%和0.6% vs. 0%)、肺炎(0.1%和0.1% vs. 0%)。在有单纯疱疹或疱疹性湿疹病史的受试者中,单纯疱疹更常见。大多数带状疱疹事件累及单个皮区,且为非严重。大多数机会性感染为带状疱疹病例(阿布昔替尼 100 mg组为0.70/100患者年,阿布昔替尼200 mg组为0.96/100患者年),其中大多数为非严重多皮区皮肤感染。在临床研究(包括长期扩展研究)中接受固定剂量(阿布昔替尼 100 mg 或 200 mg)治疗的所有受试者中,接受阿布昔替尼 200mg 治疗的受试者的带状疱疹发生率(4.36/100患者年)高于接受100mg治疗的受试者(2.61/100患者年)。≥65岁 (HR 1.76)、有带状疱疹病史 (HR 3.41)、基线时为重度特应性皮炎 (HR 1.17)以及带状疱疹事件前确认 ALC < 1.0×103/mm3的受试者 (HR 2.18)的带状疱疹发生率更高。
在长达 16 周的安慰剂对照研究中,严重感染的发生率为安慰剂组 1.81/100 患者年,100mg 组 3.32/100 患者年,200 mg 组 1.12/100 患者年。在临床研究(包括长期扩展研究)中接受固定剂量(阿布昔替尼100 mg或200 mg)治疗的所有受试者中,严重感染的发生率为 100 mg 组 2.20/100患者年,200 mg 组 2.48/100患者年。最常报告的严重感染为单纯疱疹、带状疱疹和肺炎。
血栓形成
在临床研究(包括长期扩展研究)中接受固定剂量(阿布昔替尼 100mg 或 200 mg)治疗的所有受试者中,肺栓塞(PE)的发生率为 200 mg 组 0.21/100 患者年,100 mg 组 0.05/100患者年。深静脉血栓(DVT)的发生率为 200 mg 组 0.06/100患者年,100 mg 组 0.05/100患者年。
血小板减少症
在长达 16 周的安慰剂对照研究中,治疗与剂量相关的血小板计数下降有关。观察到其对血小板计数的最大影响发生于治疗后的 4 周内,此后尽管继续治疗,血小板计数可恢复至基线水平。0.1%接受阿布昔替尼 200 mg 的受试者报告了经复查确认的血小板计数< 50 x 103/mm3,接受 100 mg 或安慰剂治疗的受试者没有报告此类事件。在临床研究(包括长期扩展研究)中接受固定剂量(阿布昔替尼 100mg 或 200mg)治疗的所有受试者中,经确认血小板计数< 50 ×103/mm3 的发生率为 200 mg 组 0.15/100 患者年,100 mg 组 0/100 患者年,大多数发生在第 4 周。在≥65岁和血小板计数< 75 × 103/mm3 的受试者中发生率更高。
淋巴细胞减少症
在长达 16 周的安慰剂对照研究中,0.3%接受 200 mg 治疗的受试者出现经复查确认的 ALC < 0.5 × 103/mm3,接受 100 mg 或安慰剂治疗的受试者没有报告此类事件。这两例事件均发生在暴露后的前4周。在临床研究(包括长期扩展研究)中接受固定剂量(阿布昔替尼 100mg 或 200mg)的所有受试者中,接受200mg治疗的受试者(0.34/100 患者年)和接受 100 mg 治疗的受试者(0.05/100 患者年)报告了经复查确认的 ALC < 0.5 × 103/mm3,在 ≥ 65岁的受试者中观察到最高的比例。
血脂升高
在长达 16 周的安慰剂对照研究中,与安慰剂相比,第 4 周时低密度脂蛋白胆固醇(LDL-c)、总胆固醇和高密度脂蛋白胆固醇(HDL-c)出现剂量相关性增加,且一直维持至治疗期最终访视。与安慰剂组受试者相比,阿布昔替尼组受试者的LDL/HDL比值未发生有意义的变化。0.4%暴露于阿布昔替尼 100 mg 的受试者、0.6%暴露于 200 mg 的受试者和 0%暴露于安慰剂的受试者发生了高脂血症相关事件。
磷酸肌酸激酶(CPK)升高
在长达 16 周的安慰剂对照研究中,1.8% 接受安慰剂治疗的受试者、1.8% 接受 100 mg 治疗的受试者和 3.8%接受 200 mg 治疗的受试者报告了血 CPK值显著升高事件(> 5 × ULN)。大多数升高事件均为一过性事件,且均未导致停药。
恶心
在长达 16 周的安慰剂对照研究中,1.8%接受安慰剂治疗的受试者报告了恶心,接受 100 mg 和 200 mg 阿布昔替尼治疗的受试者中分别有6.3%和15.1%报告了恶心。0.4%接受阿布昔替尼治疗的受试者因为恶心停药。在发生恶心的受试者中,63.5%的受试者在治疗第一周开始出现恶心。恶心的中位持续时间为 15 天。大多数病例的严重程度为轻度至中度。
痤疮
在长达 16 周的安慰剂对照研究中,0.2% 安慰剂治疗的受试者报告痤疮,接受 100 mg 和 200 mg 阿布昔替尼治疗的受试者中分别有 1.8% 和 4.8% 报告痤疮。没有受试者因为痤疮事件停药。所有事件的严重程度均为轻度至中度。
青少年受试者(12 岁至< 18岁)
在特应性皮炎的临床研究中,共有 635 例青少年受试者(12岁至18岁以下)接受了阿布昔替尼治疗,相当于 1326.1 患者年。青少年特应性皮炎临床研究中报告的不良事件的性质和频率与成年人群相似。未报告骨坏死或步态障碍不良事件。报告了 1 例“生长迟缓”不良事件,但该受试者的生长情况在预期范围内。与成人相比,青少年中的带状疱疹风险更低(青少年 1.88/100 患者年 vs 18-<65 岁成人 4.00/100 患者年)。青少年中未报告恶性肿瘤或确认血小板计数 <50 × 103/mm3 事件。
在 B7451015 MRI 子研究中评估了阿布昔替尼的骨安全性。参加子研究的 58 例受试者的首次膝关节 MRI 扫描中均未观察到骨相关安全性异常。
对本品活性成分或任何辅料成分有超敏反应者。
活动性严重系统性感染,包括结核病。
重度肝功能损害患者。
妊娠和哺乳期。
阿布昔替尼禁用于在治疗的前 3 个月内接受抗血小板治疗的患者,低剂量阿司匹林(每天≤ 81 mg)除外(参见【注意事项】、【药物相互作用】和【药理毒理】)。
严重感染
阿布昔替尼特应性皮炎临床研究中最常见的严重感染为单纯疱疹、带状疱疹和肺炎(参见【不良反应】)。在接受 JAK 抑制剂治疗炎症性疾病的患者中,已发生导致住院或死亡的严重感染,包括结核病以及细菌、侵袭性真菌、病毒和其他机会性感染。
避免将阿布昔替尼用于患有活动性、严重感染(包括局部感染)的患者。
在有下列情况的患者中开始本品治疗之前,应考虑治疗的风险和获益: 患有慢性或复发性感染
- 患有慢性或复发性感染
- 曾有结核病接触史
- 具有严重或机会性感染史
- 曾在结核病或分枝杆菌流行地区居住或旅游
- 患有可能易于受感染的基础性疾病
使用阿布昔替尼治疗期间及治疗后应密切监测患者是否出现感染体征和症状。如果患者发生严重或机会性感染,请停止本品治疗,并进行全面的诊断性检查和适当的抗感染治疗。在重新开始本品肿瘤之前,应仔细考虑治疗的风险和获益。
结核病
在开始阿布昔替尼治疗前,应对患者进行结核病(TB)评估和检测,并考虑每年对 TB 高度流行区域的患者进行筛查。阿布昔替尼不建议应用于患有活动性 TB 的患者。对于新诊断为潜伏性 TB 或既往未经充分治疗的潜伏性 TB 的患者,或潜伏性 TB 检测结果为阴性但感染 TB 风险高的患者,应在开始阿布昔替尼治疗前开始潜伏性 TB 的预防性治疗。应监测患者是否出现 TB 体征和症状,包括在治疗开 始之前潜伏性 TB 感染检测结果为阴性的患者。
病毒再活化
阿布昔替尼的临床研究中报告了病毒再活化,包括疱疹病毒再活化的病例(例如带状疱疹、单纯疱疹)(参见【不良反应】)。如果患者出现带状疱疹,应考虑中断本品治疗,直至带状疱疹缓解。
在接受 JAK 抑制剂的患者中报告了乙型肝炎病毒(HBV)再活化。在开始阿布昔替尼治疗之前 以及治疗期间,应按照临床指南进行病毒性肝炎筛查和再活化监测。不建议将阿布昔替尼用于活动性乙型肝炎或丙型肝炎患者(参见【药代动力学】)。使用本品治疗期间应监测非活动性 HBV 患者的 HBV DNA 表达。如果在使用本品治疗期间检测到 HBV DNA,请咨询肝脏专科医师。
死亡
一项在 50 岁及以上且至少有一个心血管风险因素的类风湿关节炎(RA)患者中使用另一种 JAK 抑制剂的大型、随机、上市后安全性研究中,与 TNF 抑制剂相比,观察到 JAK 抑制剂治疗患者的全因死亡率较高,包括心源性猝死。本品尚未经批准用于 RA 患者。在开始或继续使用本品治疗之前,应考虑个体患者的获益和风险。
恶性肿瘤和淋巴增生性疾病
在阿布昔替尼特应性皮炎临床研究中观察到恶性肿瘤,包括非黑色素瘤皮肤癌(NMSC)(参见【不良反应】)。
对皮肤癌高危患者定期进行皮肤检查。应通过穿防护服和使用广谱防晒霜来限制日光和紫外线暴露。
接受用于治疗炎症性疾病的 JAK 抑制剂的患者发生了包括淋巴瘤在内的恶性肿瘤。一项在 RA 患者中使用另一种 JAK 抑制剂的大型、随机、上市后安全性研究中,与接受 TNF 抑制剂治疗的患者相比,接受 JAK 抑制剂治疗的患者的恶性肿瘤(不包括NMSC)的发生率更高。本品尚未经批准用于 RA 患者。与接受 TNF 抑制剂治疗的患者相比,接受 JAK 抑制剂治疗的患者的淋巴瘤发生率更高。与接受 TNF 抑制剂治疗的吸烟者相比,接受 JAK 抑制剂治疗的当前或既往吸烟者的肺癌发生率更高。在这项研究中,当前或既往吸烟者的总体恶性肿瘤风险额外增加。
在开始或继续使用本品治疗之前,应考虑个体患者的获益和风险,特别是在已知恶性肿瘤(成功治疗的 NMSC 除外)患者、治疗期间发生恶性肿瘤的患者以及当前或既往吸烟患者中。
主要心血管不良事件
在使用阿布昔替尼治疗特应性皮炎的临床研究中报告了主要心血管不良事件(参见【不良反应】)。
一项在 50 岁及以上且至少有一个心血管风险因素的 RA 患者中使用另一种 JAK 抑制剂的大型、随机、上市后安全性研究中,与使用 TNF 抑制剂治疗的患者相比,观察到 JAK 抑制剂治疗患者的主 要心血管不良事件 (MACE) 的发生率较高,定义为心源性死亡、非致命性心肌梗塞 (MI) 和非致命性卒中。本品尚未经批准用于 RA 患者。当前或既往吸烟患者的风险额外增加。
在开始或继续本品治疗之前,应考虑个体患者的获益和风险,特别是在当前或既往吸烟患者以及有其他心血管风险因素的患者中。应告知患者严重心血管事件的症状及其应对措施。在发生过心肌梗塞或卒中的患者中停止本品治疗。
血栓形成
在阿布昔替尼治疗特应性皮炎的临床研究中,观察到受试者发生深静脉血栓形成(DVT)和肺栓塞(PE)(参见【不良反应】)。
接受 JAK 抑制剂用于治疗炎症性疾病的患者中已报告血栓形成,包括 DVT、PE 和动脉血栓形成。这些不良反应很多是严重的,有些甚至导致死亡。
一项在 50 岁及以上且至少有一个心血管风险因素的 RA 患者中使用另一种 JAK 抑制剂的大型、随机、上市后安全性研究中,与接受 TNF 抑制剂治疗的患者相比,观察到血栓形成、DVT 和 PE 的发生率更高。本品尚未经批准用于 RA 患者。
应避免将本品用于血栓形成风险可能增加的患者。如果出现血栓形成症状,应停用阿布昔替尼并适当评估和治疗患者。
实验室检查异常
血液学异常
阿布昔替尼治疗与血小板减少症和淋巴细胞减少症的发生率增加有关(参见【不良反应】)。开始阿布昔替尼治疗之前,进行 CBC(参见【用法用量】)。建议在开始治疗后 4 周和阿布昔替尼剂量增加后 4 周进行 CBC 评估。某些实验室检查异常需要终止本品治疗(参见【用法用量】)。
脂类升高
接受阿布昔替尼治疗的患者曾报告了血脂参数出现剂量依赖性升高(参见【不良反应】)。应在开始阿布昔替尼治疗后大约 4 周时评估血脂参数,之后根据高血脂临床指南进行管理。尚未确定这些血脂参数升高对心血管疾病发病率和死亡率的影响。
疫苗接种
在开始阿布昔替尼治疗前,建议患者根据现行免疫接种指南完善所有的免疫接种,包括预防性带状疱疹疫苗接种。避免在本品治疗之前、期间和之后立即接种活疫苗。
肾功能损害
不建议将阿布昔替尼用于重度肾功能损害患者(eGFR< 30mL/min);建议中度肾功能损害患者(eGFR 30 至<60 mL/min)减少剂量。对于轻度肾功能损害(eGFR 60 至< 90mL/min)的患者无需调整剂量(参见【用法用量】)。
尚未在接受肾脏替代治疗的 ESRD 患者中对阿布昔替尼进行评估(参见【用法用量】)。在 III 期临床试验中,没有在基线肌酐清除率小于 40 mL/min 的特应性皮炎患者中评估阿布昔替尼的使用。
肝功能损害
避免在重度(Child Pugh C 级)肝功能损害患者中使用阿布昔替尼。
与正常肝功能患者相比,接受阿布昔替尼治疗的轻度(Child Pugh A 级)或中度(Child Pugh B 级)肝功能损害患者阿布昔替尼及其两种活性代谢物 M1 和 M2 的合并暴露量 AUCinfu 相似。因此在轻度(Child Pugh A 级)或中度(Child Pugh B 级)肝功能损害患者中,不需要调整剂量。在临床研究中,未在重度(Child Pugh C 级)肝功能损害患者中对阿布昔替尼进行评估(参见【药代动力学】)。
CYP2C19 慢代谢型
在 CYP2C19 慢代谢型患者中,由于代谢清除率降低,与 CYP2C19 正常代谢者相比,阿布昔替尼的AUC增加。对于根据基因型或其他 CYP2C19 底物的既往用药史/经验已知或疑似为 CYP2C19 慢代谢型的患者,建议降低阿布昔替尼的剂量(参见【用法用量】和【药理毒理】)。
妊娠期
风险总结
阿布昔替尼临床试验中报告的现有妊娠数据不足以确定主要出生缺陷、流产或其他母体或胎儿不良结局的药物相关风险。在动物生殖研究中,妊娠大鼠和家兔在器官形成期口服阿布昔替尼,暴露量分别为人体最大推荐剂量(MRHD)下 AUC 的 11 倍或 4 倍,导致大鼠母体难产和骨骼变异,家兔中未见不良反应(参见“数据”)。
适用人群出现严重的出生缺陷和流产的背景风险尚不明确。所有的妊娠都有一定的出生缺陷,流产或其他不良后果的风险。在美国一般人群中,经临床确认的妊娠出现主要出生缺陷和流产的背景风险分别为 2 – 4%和 15 – 20%。
数据
动物数据 参见【药理毒理】。
哺乳期
风险总结
目前尚无阿布昔替尼是否存在于人类乳汁中、对母乳喂养婴儿的影响或对乳汁分泌的影响的相关数据。阿布昔替尼可分泌至哺乳期大鼠的乳汁中(参见“数据”)。如果药物存在于动物乳汁中,该药物就可能存在于人乳中。由于在成人中的严重不良结果,包括严重感染、恶性肿瘤和血栓形成的风险,建议女性在阿布昔替尼治疗期间和末次给药后一天(约 5 - 6 个消除半衰期)不要哺乳。
数据
动物数据
哺乳期雌性大鼠在哺乳期第 12 天单次经口给予阿布昔替尼 10 mg/kg,乳汁中的阿布昔替尼 AUC 比血 浆高出大约 5 倍。
具有生育能力的女性和男性
不孕
女性
根据在大鼠中的发现,经口给药阿布昔替尼可能损害雌性生育能力。停止经口给药阿布昔替尼 1 个月后其对雌性大鼠生育能力的这些影响可逆转(参见【药理毒理】)。
青少年患者的疗效和不良反应参见【临床试验】和【不良反应】章节。
尚未在 12 岁以下儿童患者中明确阿布昔替尼的安全性和有效性。
阿布昔替尼研究共入组了 145 例(4.6%)65岁 及以上的受试者。其中 25 例(0.8%) 受试者年龄在 75 岁及以上。阿布昔替尼的临床试验未入组足够数量的年满 65 岁的受试者,因此不能确定老年患者对本药的反应是否与年轻成年患者不同。
年龄≥ 65 岁的受试者退出临床研究的比例高于年龄较小的受试者。在暴露于阿布昔替尼的所有受试者中(包括长期扩展研究),经复查确认的 ALC< 500/mm3 仅见于≥ 65 岁的受试者。在≥ 65 岁受 试者中,血小板计数< 75,000/mm3 的比例更高。接受阿布昔替尼治疗的≥ 65 岁受试者(7.40/100 患者 年)的带状疱疹发生率高于 18 至< 65 岁受试者(3.44/100 患者年))。
其他药物对阿布昔替尼的影响
表4包括具有影响阿布昔替尼的有临床意义的药物相互作用的药物。
表4. 影响阿布昔替尼的有临床意义的药物相互作用
| 强效 CYP2C19 抑制剂(例如氟伏沙明、氟康唑) | |
|---|---|
| CYP2C19 和 CYP2C9 的中效至强效抑制剂 | |
| 强效 CYP2C19 或 CYP2C9 诱导剂(例如利福平) | |
| 临床影响 | 阿布昔替尼与强效 CYP2C19 抑制剂合用会增加阿布昔替尼及其两种活性代谢物 M1 和 M2 的合并暴露量,这可能会增加阿布昔替尼的不良反应(参见【药代动力学】)。 |
| 干预 | 与强效 CYP2C19 抑制剂合用时,建议减少阿布昔替尼的剂量(参见【用法用量】) |
| 临床影响 | 阿布昔替尼与属于 CYP2C19 和 CYP2C9 的中效至强效抑制剂的药物合用会增加阿布昔替尼及其两种活性代谢物 M1 和 M2 的暴露量,这可能会增加阿布昔替尼的不良反应(参见【药代动力学】)。 |
| 干预 | 避免将阿布昔替尼与属于 CYP2C19 和 CYP2C9 的中效至强效抑制剂的药物合用。 |
| 临床影响 | 阿布昔替尼与强效 CYP2C19 或 CYP2C9 诱导剂合用会降低阿布昔替尼及其两种活性代谢物 M1 和 M2 的合并暴露量,这可能导致临床应答丧失或降低(参见【药代动力学】)。 |
| 干预 | 避免将阿布昔替尼与强效 CYP2C19 或 CYP2C9 诱导剂合用。 |
阿布昔替尼对其他药物的影响
表5包括影响其他药物的具有临床意义的药物相互作用。
表5. 影响其他药物的具有临床意义的相互作用
| P-gp底物,其微小的浓度变化可能导致严重或危及生命的毒性 | |
|---|---|
| 抗血小板治疗药物 | |
| 临床影响 | 阿布昔替尼与 P-gp 底物合用会增加 P-gp 底物的血浆浓度,并可能导致 P-gp 底物的潜在不良反应,而该底物微小的浓度变化可能导致严重或危及生命的毒性(如地高辛)(参见【药代动力学】)。 |
| 干预 | P-gp 底物与阿布昔替尼合用时,应进行适当监测或滴定 P-gp 底物的剂量,因其微小的浓度变化可能导致严重或危及生命的毒性。 |
| 临床影响 | 阿布昔替尼与抗血小板治疗药物合用可能增加出血伴血小板减少症的风险(参见【注意事项】和【药理毒理】)。 |
| 干预 | 在阿布昔替尼治疗的前 3 个月内,除低剂量阿司匹林(每天≤ 81mg)外,禁用抗血小板药物(参见【禁忌】)。 |
尚无关于人类阿布昔替尼用药过量的经验。阿布昔替尼用药过量没有特效解毒剂。
在 4 项关键性、随机、双盲、安慰剂对照研究[MONO-1 (NCT03349060)、MONO-2 (NCT03575871)、 COMPARE (NCT03720470)和 TEEN (NCT03796676)]中评估了阿布昔替尼单独用药以及与背景外用药物联合使用的疗效和安全性,共纳入了 1903 例≥12 岁中度至重度特应性皮炎受试者。REGIMEN (NCT03627767)是一项在≥12 岁的中度至重度 AD 受试者中评估阿布昔替尼治疗的有效性和安全性的 III 期、随机停药、双盲、安慰剂对照、多中心、可选择补救复发受试者的研究,共纳入 1233 例≥12 岁中度至重度特应性皮炎受试者,其中 798 例受试者完成开放性导入期后进入随机分组阶段。中度至重度特应性皮炎定义为研究者整体评估(IGA)评分≥3,湿疹面积和严重程度指数(EASI)评分≥16,受累体表面积(BSA) ≥10%,峰值瘙痒数字评估量表(PP-NRS) ≥4。
这些研究中的受试者是对既往外用药物反应不足、在医学上不建议进行外用治疗的或曾接受过系 统性治疗的受试者。在 MONO-1、MONO-2 和 COMPARE 研究中,超过 40%的受试者既往接受过系统性治疗;在TEEN 研究中,超过 25%的受试者既往接受过系统性治疗;在REGIMEN 研究中,59.5% 的受试者既往接受过系统性治疗。在 MONO-1 和 MONO-2 研究中,6%的受试者接受过度普利尤单抗治疗;TEEN 研究中,1%的受试者接受过度普利尤单抗治疗;REGIMEN 研究中,4%的受试者接受过度普利尤单抗治疗;COMPARE 研究不允许纳入有既往度普利尤单抗用药史的受试者。
来自主研究的合格受试者(即,受试者完成了任何关键性资格确定研究的整个治疗期,或完成了REGIMEN 研究的开放性导入期并且第12 周不符合方案规定的应答标准,或完成了REGIMEN 研究的完整补救治疗期)能够入组长期扩展研究EXTEND (NCT03422822)。
MONO-1、MONO-2、COMPARE 和 TEEN 研究评估了第 12 周时的 IGA 和 EASI-75 应答这一协同主要终点。MONO-1、MONO-2 和 TEEN 研究中的关键次要终点包括第 12 周时 PP-NRS 的严重程度改善≥4 分(PP-NRS4)等。REGIMEN 研究在双盲治疗期,评估并比较各组需要补救治疗的中位复发时间。复发定义为受试者于第 12 周获得的湿疹面积和严重程度指数(EASI)的评分改善至少减少 50%,且研究者整体评估(IGA)评分≥2。关键性、REGIMEN 和长期扩展研究的试验设计汇总见表 6。
表6. 临床试验汇总
| 研究名称(方案类 型) 治疗持续时间 | 人群 (随机化受试者人 数) | 治疗组 | 主要终点 |
|---|---|---|---|
MONO-1(单独用 药) 12 周 | 成人和青少年(387) |
| |
MONO-2(单独用 药) 12 周 | 成人和青少年(391) |
| 协同主要终点:
|
COMPARE(联合 用药) 16 周 | 成人(838) |
所有受试者均接受了背景外用药物治疗 | |
TEEN(联合用药) 12 周 | 青少年(285) |
| |
EXTEND(长期扩展研究) 不等 | 成人和青少年(大约 2,300) |
| 主要终点
|
REGIMEN(给药 方案) 最多 64 周 | 成人和青少年 (1233),其中 798 例 进入随机分组阶段 |
| 主要终点: 在双盲治疗期,评估并比 较各组需要补救治疗的中 位复发时间。复发定义为 受试者于第 12 周获得的 EASI 的评分改善至少减少 50%,且IGA 评分≥2 |
对主要终点进行多重性控制。
缩略语:EASI=湿疹面积和严重程度指数;IGA=研究者整体评估; QD=每天一次;Q2W=每2 周一次;SC=皮下。
a. IGA 应答定义为IGA 评分达到清除(0)或几乎清除(1)(5 分制量表)且相对于基线下降≥2 分。
b. EASI-75 应答定义为EASI 相对于基线的改善≥75%。
c. COMPARE 中的度普利尤单抗治疗:第1 天的初始剂量为 600 mg,随后为 300 mg Q2W。
临床反应
阿布昔替尼100 mg 或 200 mg 每日一次单独用药或与背景外用药物联合治疗可改善特应性皮炎 的客观体征和受试者自报的瘙痒症状。给药方案研究(REGIMEN 研究)中阿布昔替尼组受试者未复发的比例显著高于安慰剂组。
单独用药研究
在两项关键性单独用药研究(MONO-1、MONO-2)中,与安慰剂组相比,接受阿布昔替尼 100 mg 或200 mg 每日一次的受试者中第 12 周时达到 IGA 和/或 EASI-75 应答的受试者比例显著更高(参见表7)。
与安慰剂组相比,阿布昔替尼100 mg 或 200 mg 每日一次治疗组早在第2 周时达到 PP-NRS4(定义为 PP-NRS 严重程度改善≥4 分)的受试者比例即显著更高,且持续至第 12 周。接受阿布昔替尼100 mg 或 200 mg 每日一次的受试者分别在第 6 天和第 3 天(首次给药后 2 天)时达到 PP-NRS4 的受试者比例均高于安慰剂组(参见表 6)。
表7. 第12 周时 阿布昔替尼单独用药的疗效结果
| MONO-1 | MONO-2 | |||||
|---|---|---|---|---|---|---|
| 阿布昔替尼 | 安慰剂 N=77 | 阿布昔替尼 | 安慰剂 N=78 | |||
| 200 mg QD N=154 | 100 mg QD N=156 | 200 mg QD N=155 | 100 mg QD N=158 | |||
| %应答者 (95% CI) | ||||||
| IGA 0或1a | 43.8g (35.9, 51.7) | 23.7e (17.0, 30.4) | 7.9 (1.8, 14.0) | 38.1g (30.4, 45.7) | 28.4f (21.3, 35.5) | 9.1 (2.7, 15.5) |
| EASI-75b | 62.7g (55.1, 70.4) | 39.7g (32.1, 47.4) | 11.8 (4.6, 19.1) | 61.0g (53.3, 68.7) | 44.5g (36.7, 52.3) | 10.4 (3.6, 17.2) |
| PP-NRS4c,d | 57.2g (48.8, 65.6) | 37.7f (29.2, 46.3) | 15.3 (6.6, 24.0) | 55.3g (47.2, 63.5) | 45.2g (37.1, 53.3) | 11.5 (4.1, 19.0) |
缩略语:CI=置信区间;EASI=湿疹面积和严重程度指数;IGA=研究者整体评估;N=随机化受试者人数;PP-NRS= 峰值瘙痒数字评估量表; QD=每日一次。
a. IGA 应答者定义为IGA 评分达到清除(0)或几乎清除(1)(5 分制量表)且相对于基线下降2 分的受试者。
b. EASI-75 应答者定义为EASI 相对于基线改善≥75%的受试者。
c. 在MONO-1 和MONO-2 研究中,第2 周、第4 周和第8 周时阿布昔替尼 200 mg 和 100 mg 每日一次治疗组的 PP-NRS4 应答者比例也显著高于安慰剂组。
d. PP-NRS4 应答者是指 PP-NRS 相对于基线改善≥4 分的受试者。
e. 与安慰剂相比,多重性控制 P<0.01。
f. 与安慰剂相比,多重性控制 P<0.001。
g. 与安慰剂相比,多重性控制 P<0.0001。
在 MONO-1 和 MONO-2 研究中,达到 EASI-90 或 PP-NRS4 的受试者比例的经时变化见图 1 和 图2。
图1.MONO-1 和MONO-2 研究中达到EASI-90 的受试者比例的经时变化
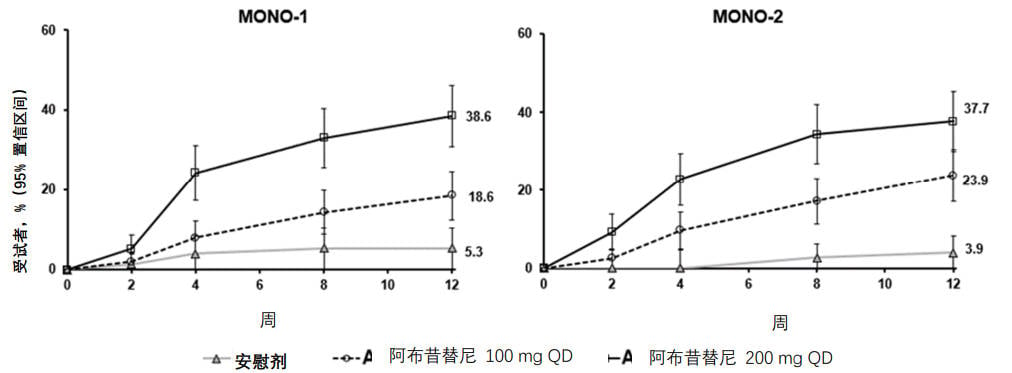
缩略语:EASI=湿疹面积和严重程度指数;QD=每天一次。
EASI-90 定义为 EASI相对于基线改善≥90%。
图2.MONO-1 和MONO-2 研究中达到PP-NRS4 的受试者比例的经时变化
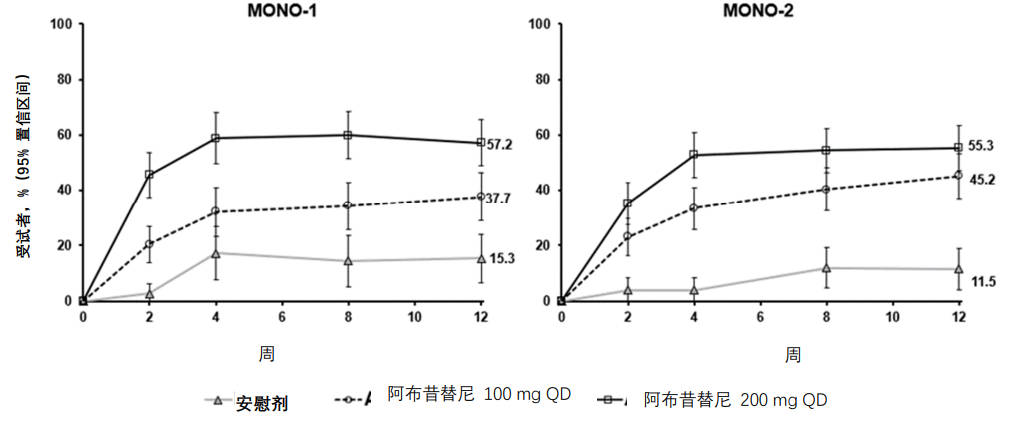
缩略语:PP-NRS=峰值瘙痒数字评估量表;QD=每天一次。
PP-NRS4 应答者是指峰值瘙痒数字评估量表(PP-NRS)相对于基线改善≥4 分的受试者。
MONO-1 和 MONO-2 研究中各亚组(例如体重、年龄、性别、人种和既往系统性免疫抑制剂治疗)的治疗效果与总体研究人群中的结果一致。
在 MONO-2 研究中,阿布昔替尼 200 mg 治疗组中达到 IGA 和 EASI-75 应答的中国受试者比例 (经安慰剂校正)在数值上均高于安慰剂组。阿布昔替尼 100 mg 治疗组中达到 IGA 应答的中国受试 者比例(经安慰剂校正)在数值上高于安慰剂组,但由于分层检验中样本量较小,未观察到阿布昔替尼 100 mg 治疗组在 EASI-75 应答方面较安慰剂组的差异。
与安慰剂组相比,阿布昔替尼单独用药 100 mg 或 20 0mg 每日一次组在第 12 周时达到皮肤疼痛改善的受试者比例更高。
联合治疗研究
在关键性联合治疗研究(COMPARE)中, 阿布昔替尼 100 mg 或 200 mg 每日一次治疗组中第 12 周时达到 IGA 或 EASI-75 应答的受试者比例显著高于安慰剂组(见表 8)。
阿布昔替尼 100 mg 和 200 mg 每日一次治疗组分别在第 9 天和第 4 天时达到 PP-NRS4 的受试者比例均显著高于安慰剂组,且第 2 周和第 16 周时这两个阿布昔替尼剂量组的这一比例仍显著高于安 慰剂组。
阿布昔替尼 200 mg 每天一次治疗组中早在第 4 天时达到 PP-NRS4 的受试者比例就显著高于度普利尤单抗组,并且在第 2 周时仍显著高于度普利尤单抗组。第 2 周时,阿布昔替尼 100 mg 每日一次组与度普利尤单抗组中达到 PP-NRS4 的受试者比例相似。
表8. 阿布昔替尼联合外用药物治疗的疗效结果(COMPARE)
| 第2周 | 第12周 | 第16周 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 阿布昔替尼 | 安慰剂 N=131 | 度普利尤单抗 N=243 | 阿布昔替尼 | 安慰剂 N=131 | 度普利尤单抗 N=243 | 阿布昔替尼 | 安慰剂 N=131 | 度普利尤单抗 N=243 | ||||
| 200 mg N=226 | 100 mg N=238 | 200 mg N=226 | 100 mg N=238 | 200 mg N=226 | 100 mg N=238 | |||||||
| %应答者 | ||||||||||||
| IGA 0或1a | 18.4i | 15.2h | 6.3 | 4.7 | 48.4e | 36.6e | 14.0 | 36.5 | 47.5e | 34.8e | 12.9 | 38.8 |
| EASI-75b | 30.0j | 25.4i | 10.9 | 14.0 | 70.3e | 58.7e | 27.1 | 58.1 | 71.0e | 60.3e | 30.6 | 65.5 |
| PP-NRS4c | 49.1e,f | 31.8d | 13.8 | 26.4 | 63.1j | 47.5i | 28.9 | 54.5 | 62.8j | 47.0h | 28.7 | 57.1 |
缩略语:EASI=湿疹面积和严重程度指数; N=随机化受试者人数;PBO=安慰剂;PP-NRS=峰值瘙痒数字评估量表。
a. IGA 应答者定义为 IGA 评分达到清除(0)或几乎清除 (1)(5 分制量表)且相对于基线下降≥2 分的受试者。
b. EASI-75 应答者定义为 EASI 相对于基线改善≥75%的受试者。
c. PP-NRS4 应答者是指 PP-NRS 相对于基线改善≥4 分的受试者。
d. 与安慰剂相比,多重性控制P<0.001。
e. 与安慰剂相比,多重性控制P<0.0001。
f. 与度普利尤单抗相比,多重性控制 P<0.0001。
仅对任意阿布昔替尼剂量组与度普利尤单抗组之间第 2 周时实现 PP-NRS4 的受试者比例进行了统计学比较。
g. 与安慰剂相比,名义 P<0.05。
h. 与安慰剂相比,名义 P<0.01。
i. 与安慰剂相比,名义 P<0.001。
j. 与安慰剂相比,名义 P<0.0001。
图 3 显示了COMPARE 研究中达到 EASI-90 或 PP-NRS4 的受试者比例的经时变化。
图 3.COMPARE 研究中达到 A)EASI-90 和 B)PP-NRS4 的受试者比例的经时变化
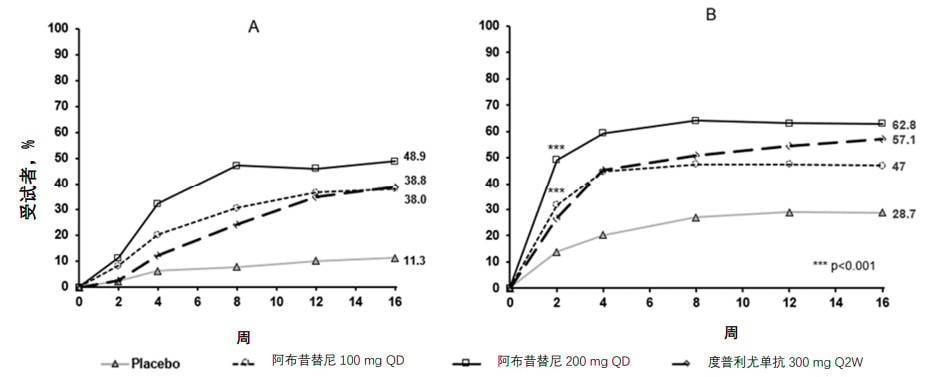
缩略语:EASI=湿疹面积和严重程度指数;PP-NRS=峰值瘙痒数字评估量表;QD=每天一次;Q2W=每 2 周一次。
EASI-90 定义为 EASI 相对于基线改善≥90%。
PP-NRS4 应答者定义为峰值瘙痒数字评估量表(PP-NRS)相对于基线的改善≥4 分的受试者。
III 期随机、双盲、安慰剂对照研究(TEEN 研究)评价了阿布昔替尼联合背景外用药物治疗的疗效和安全性。研究纳入了 287 例 12 至 18 岁以下有中度至重度特应性皮炎的受试者,定义为随机化前基线访视时 IGA 评分 ≥ 3、EASI 评分 ≥ 16、BSA 受累 ≥ 10% 和 PP-NRS ≥ 4。既往应答不足 或适合接受系统性治疗的受试者符合入选标准。
在 TEEN 研究中,所有治疗组中 49.1% 的受试者为女性,56.1% 为白种人,33.0% 为亚裔,6.0% 为黑人。中位年龄为 15 岁,重度特应性皮炎(IGA 为 4)受试者的比例为 38.6%。
在 TEEN 研究中,阿布昔替尼 100 mg 或 200 mg 每日一次治疗组中第 12 周时达到 IGA 或 EASI-75 应答的受试者比例显著高于安慰剂组(见表 9)。
表9. 第12 周时阿布昔替尼联合外用药物治疗的疗效结果
| TEEN 研究 | |||
|---|---|---|---|
| 阿布昔替尼 | 安慰剂 N=96 | ||
| 200 mg QD N=96 | 100 mg QD N=95 | ||
| %应答者(95%CI) | |||
| IGA 0 或1a | 46.2f (36.1, 56.4) | 41.6e (31.3, 51.8) | 24.5 (15.8, 33.2) |
| EASI-75b | 72.0f (62.9, 81.2) | 68.5f (58.9, 78.2) | 41.5 (31.5, 51.4) |
| PP-NRS4c,d | 55.4f (44.1, 66.7) | 52.6h (41.4, 63.9) | 29.8 (20.0, 39.5) |
缩略语:CI=置信区间;EASI=湿疹面积和严重程度指数; IGA=研究者整体评估;N=随机化受试者人数;PP-NRS=峰值瘙痒数字评估量表。
a. IGA 应答者定义为 IGA 评分达到清除(0)或几乎清除(1)(5 分制量表)且相对于基线下降≥2 分的受试者。
b. EASI-7 应答者定义为 EASI 相对于基线改善≥75% 的受试者。
c. 在TEEN 研究中,第 2 周、第 4 周和第 12 周时阿布昔替尼 200 mg 每日一次治疗组的 PP-NRS4 应答者比例也显 著高于安慰剂组。在第 2 周时,阿布昔替尼 100 mg 每日一次治疗组达到 PP-NRS4 的受试者比例显著高于安慰剂 组,但在第 4 周时,PP-NRS4 应答者比例在数值上高于安慰剂组,但不具有统计学显著性。
d. PP-NRS4 应答者定义为 PP-NRS 相对于基线改善≥4 分的受试者。
e. 与安慰剂相比,多重性控制 P<0.01。
f. 与安慰剂相比,多重性控制 P<0.0001。
g. 与安慰剂相比,名义 P<0.05。
h. 与安慰剂相比,名义 P<0.01。
图4 显示了TEEN 研究中达到 EASI-90 或 PP-NRS4 的受试者比例的经时变化。
图4.TEEN 研究中达到 A)EASI-90 和 B)PP-NRS4 的受试者比例的经时变化
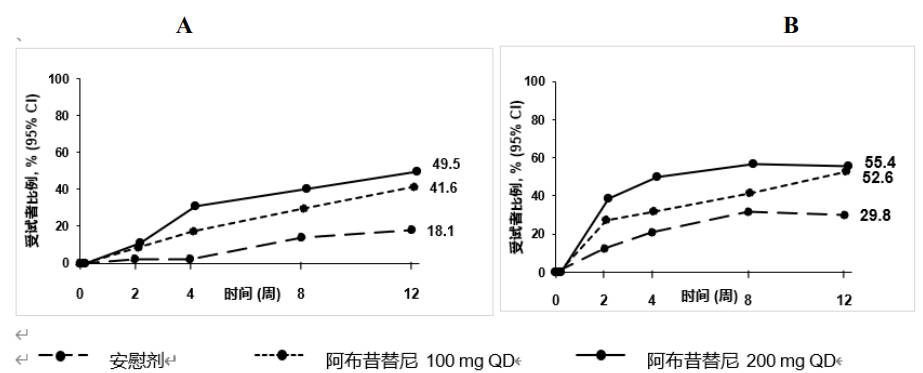
缩略语:EASI=湿疹面积和严重程度指数;PP-NRS=峰值瘙痒数字评估量表;QD=每天一次。
EASI-90 定义为 EASI 相对于基线改善≥90%。
PP-NRS4 应答者定义为峰值瘙痒数字评估量表(PP-NRS)相对于基线的改善≥4 分的受试者。
开放性导入、随机停药研究 (REGIMEN)
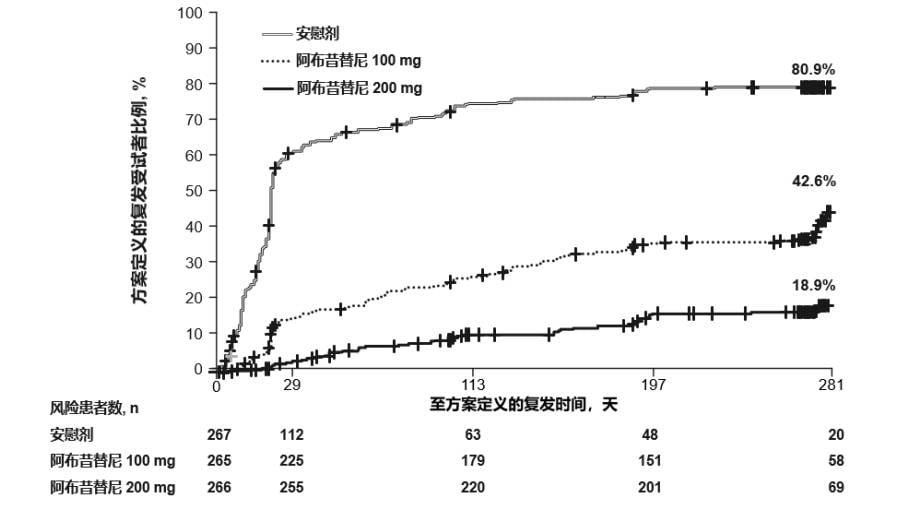
与随机分配至安慰剂组(间歇治疗)的受试者相比,阿布昔替尼持续治疗(剂量同导入期剂量,或剂量低于导入期剂量)均具有显著更高的无复发比例。截至第 52 周,阿布昔替尼组受试者的无复发比例(阿布昔替尼 200 mg 组为81.1%,阿布昔替尼 100 mg 组为57.4%)均显著高于安慰剂组(19.1%), 两种阿布昔替尼剂量与安慰剂组相比时 p<0.0001(图 5)。相对于阿布昔替尼 100 mg 组,阿布昔替尼 200 mg 组的无复发比例显著更高(p<0.0001)。截至第 52 周,阿布昔替尼200 mg 组与安慰剂组之间无复发比例的差异(95% CI)为62.1%(54.9%,69.3%),阿布昔替尼 100 mg 组与安慰剂组之间为38.4%(30.1%,46.6%),阿布昔替尼 200 mg 组与阿布昔替尼 100 mg 组之间为23.7%(15.2%, 32.2%)。351 例受试者(包括 200 mg 组16.2%、100 mg 组39.2%和安慰剂组76.4%)接受了 200 mg 阿布昔替尼联合外用药物补救治疗。
图 5. REGIMEN 研究中整体人群至复发时间的Kaplan-Meier 曲线
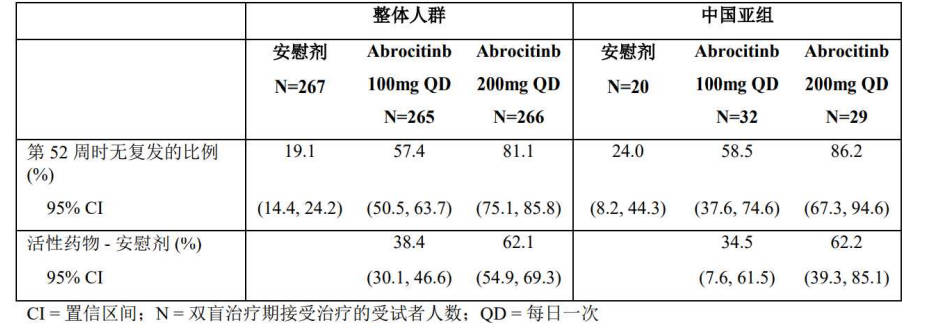
共计81 例中国受试者进入双盲治疗期。两种阿布昔替尼剂量未发生复发的比例均高于安慰剂组, 并且阿布昔替尼200mg QD 的比例高于阿布昔替尼100mgQD。未发生复发的比例的剂量效应关系(作 为预防复发的疗效指标)与双盲治疗期整体人群报告的结果一致。
表10. REGIMEN 研究双盲治疗期整体人群和中国亚组未发生复发的比例
青少年人群
全球共有 655 例青少年 AD 受试者参与了阿布昔替尼的 III 期研究,并接受了阿布昔替尼或安慰剂治疗(包括78例中国青少年受试者)。在这 655 例入组的青少年 AD 受试者中,635 例接受了阿布昔替尼治疗。
在 12 岁及以上且体重不少于 25 kg 的青少年特应性皮炎受试者中,考察了阿布昔替尼的安全性和有效性。在试验 MONO-1 和 MONO-2 中,124 例患有中度至重度特应性皮炎的 12 至 <18 岁青少年受试者入组研究并随机接受阿布昔替尼 100 mg (N=51)、200 mg (N=48) 或匹配安慰剂 (N=25) 单药治疗。285 例患有中度至重度特应性皮炎的 12 至 <18 岁青少年受试者入组TEEN研究,并随机接受阿布昔替尼 100 mg (N=95) 或 200 mg (N=94) 或匹配安慰剂 (N=96) + 外用糖皮质激素联合治疗。另有 246 例年龄在 12 岁至<18 岁、患有中度至重度特应性皮炎的青少年受试者,在给药方案研究 REGIMEN 的开放性导入期接受 200 mg 阿布昔替尼治疗,然后随机接受阿布昔替尼 100 mg (N=49)、200 mg (N=47)或匹配的安慰剂 (N=49)。
表11列出了短期青少年单药治疗汇总(研究 MONO-1 和 MONO-2)和研究 TEEN 中第 12 周时达到应答的青少年比例。
表11. 短期青少年单药治疗汇总(研究 MONO-1 和 MONO-2)和研究TEEN中第12周时达到应答的青少年比例
| 青少年短期单药治疗汇总 | 研究TEEN | |||||
|---|---|---|---|---|---|---|
| 安慰剂 | 阿布昔替尼 100mg QD | 阿布昔替尼 200mg QD | 安慰剂 | 阿布昔替尼 100mg QD | 阿布昔替尼 200mg QD | |
IGA 应答 | 23 8.7 (0.0, 20.2) | 50 22.0 (10.5, 33.5) | 48 31.3 (18.1, 44.4) | 94 24.5 (15.8, 33.2) | 89 41.6 (31.3, 51.8) | 93 46.2.3 (36.1, 56.4) |
EASI-75 | 23 8.7 (0.0, 20.2) | 50 44.0 (30.2, 57.8) | 48 56.3 (42.2, 70.3) | 94 41.5 (31.5, 51.4) | 89 68.5 (58.9, 78.2) | 93 72.0.3 (62.9, 81.2) |
| PP-NRS4 N % 95%CI | 22 9.1 (0.0, 21.1) | 42 28.6 (14.9, 42.2) | 36 61.1 (45.2, 77.0) | 84 29.8 (20.0, 39.5) | 76 52.6 (41.4, 63.9) | 74 55.4 (44.1, 66.7) |
IGA 应答定义为 IGA 评分达到清除(0)或几乎清除(1)(5 分制量表)且较基线下降 ≥ 2 分。
EASI-75 应答者是指 EASI 相对于基线改善 ≥75% 的受试者。
PP-NRS4 应答者是指 PP-NRS 相对于基线改善 ≥4 分的受试者。
在第 12 周达到应答的青少年,100 mg 和 200 mg QD 组分别有 73.7% 和 81.0% 的受试者在第 48 周维持 EASI-75,100 mg 和 200 mg QD 组分别有 58.3% 和 65.4% 的受试者在第 48 周维持 PP-NRS4。
在第 12 周无应答的青少年,100 mg 和 200 mg QD 组分别有 37.0% 和 50.0% 的受试者在进一步治疗 12 周后(即第 24 周)达到迟发 EASI-75,100 mg 和 200 mg QD 组分别有 23.6% 和 33.3% 的受试者在进一步治疗 12 周后(即第 24 周)达到迟发 PP-NRS4。
健康相关结果
在 MONO-1、MONO-2、COMPARE、TEEN 和 REGIMEN 研究中评估了 SCORAD 睡眠视觉模拟量表(VAS),作为一个次要终点。与安慰剂组相比,这两个阿布昔替尼剂量组在第 12 周(MONO-1 研 究、MONO-2 研究和 TEEN 研究)、第 16 周(COMPARE 研究和 REGIMEN 研究),以及第 28 周 (REGIMEN 研究)时均显示出睡眠损失减少。
在 MONO-2、COMPARE 和 TEEN 研究中评估了夜间瘙痒量表严重程度(NTIS 严重程度),该 量表是一个使用 0 至 10 分数字评估量表的单项自我报告工具,评分越高表明夜间瘙痒严重程度越高。 两个阿布昔替尼剂量组,在第 2 周时 NTIS 严重程度较基线改善≥4 分的应答者比例均高于安慰剂组, 并维持至第 12 周。在 MONO-2 和 COMPARE 研究中,两个阿布昔替尼剂量组首次达到 NTIS 严重程 度应答的中位时间均短于安慰剂组。
药理作用
阿布昔替尼是 Janus 激酶(JAK)1 抑制剂。
阿布昔替尼通过阻断三磷酸腺苷(ATP)结合位点可逆性地抑制 JAK1。在酶试验中,阿布昔替尼对 JAK1的选择性高于 JAK2(28 倍)、JAK3(>340 倍)和酪氨酸激酶(TYK)2(43 倍)以及更广泛的激酶组。目前尚不清楚抑制特定 JAK 酶与治疗效果之间的相关性。母体化合物和活性代谢物均可体外抑制 JAK1 活性且选择性相似。
阿布昔替尼给药与血清炎症标志物的剂量依赖性降低相关,包括超敏 C 反应蛋白(hsCRP)、白细胞介素-31(IL-31)和胸腺活化调节趋化因子(TARC)。在停药后 4 周内,这些变化恢复至接近基线水平。
毒理研究
遗传毒性
阿布昔替尼 Ames 试验和大鼠体内骨髓微核试验结果为阴性,体外 TK6 细胞微核试验中在无代谢活化条件下结果为阳性。
生殖毒性
在大鼠生育力与早期胚胎发育毒性试验中,经口给予阿布昔替尼 30、45、70 mg/kg/天。雄性大鼠于交配前 28 天和交配期间给药,与未给药雌性大鼠进行交配,在剂量达 70mg/kg/天(以游离药物 AUC 计,约为人最大推荐剂量[MRHD] [200mg、每日一次]的 26 倍)时,未见对雄性大鼠生育力或精子形成有影响。雌性大鼠于交配前 14 天至妊娠第 7 天给药,与未给药雄性大鼠交配,70mg/kg/天(以游离药物AUC 计,约为MRHD 的 29 倍)剂量时对雌性大鼠生育力有不良影响(受孕率、生育力指数、 黄体数和着床位点数降低)。30mg/kg/天(以游离药物 AUC 计,约为 MRHD 的 11 倍)剂量时着床后丢失率升高、每窝活胎数减少。另一项雌性大鼠生育力试验中,70mg/kg/天剂量下可见类似的对生育 力的不良影响,停药 1 个月后这些影响有所恢复。剂量达 10mg/kg(以游离药物 AUC 计,约为 MRHD 的 2 倍)时未见对雌性大鼠生育力的影响。
在大鼠胚胎-胎仔发育毒性试验中,大鼠于妊娠第 6~17 天经口给予阿布昔替尼 10、30 或 60mg/kg/ 天,60mg/kg/天(以游离药物 AUC 计,约为 MRHD 的 17 倍)剂量时可见胚胎-胎仔致死性(表现为 晚期吸收胎增加、着床后丢失增加),并可见腹突短小、肋骨增厚和跖骨未骨化发生率增加。30mg/kg/ 天(以游离药物 AUC 计,约为MRHD 的 11 倍)及以上剂量时,可见第 13 肋短肋发生率增加;10mg/kg/ 天(以游离药物 AUC 计,约为 MRHD 的2.4 倍)剂量时未见骨骼异常。
在兔胚胎-胎仔发育毒性试验中,兔于妊娠第 7~19 天经口给予阿布昔替尼 10、30、75mg/kg/天, 75mg/kg/天(以游离药物 AUC 计,约为 MRHD 的4 倍)剂量时,未见对胚胎-胎仔存活率或胎仔形态 发育有影响,但可见前肢趾骨未骨化发生率增加。
在大鼠围产期毒性试验中,大鼠于妊娠第 6 天至哺乳期第 20 天经口给予阿布昔替尼 10、30、 60mg/kg/天,30mg/kg/天(以游离药物 AUC 计,约为 MRHD 的11 倍)及以上剂量时,可见难产伴有 分娩时间延长以及子代体重降低;60mg/kg/天(以游离药物 AUC 计,约为 MRHD 的17 倍)剂量时 可见出生后存活率降低。10mg/kg/天(以游离药物 AUC 计,约为 MRHD 的 2.4 倍)剂量时未见母体 毒性或子代发育毒性。在≤30mg/kg/天(以游离药物 AUC 计,约为 MRHD 的 11 倍)剂量下,未见对后代的出生后发育、神经行为或生殖能力的影响。
致癌性
在 Tg.rasH2 转基因小鼠 6 个月致癌性试验中,雄性和雌性小鼠分别经口给予阿布昔替尼达 60 mg/kg/天和 75 mg/kg/天(以游离药物 AUC 计,约为 MRHD 的 0.9 倍),未见与给药相关的肿瘤发生率增加,仅在 25、75mg/kg/天剂量组雌性动物中观察到与给药相关的胸腺上皮细胞增生发生率升高。
在 Wistar Han 大鼠 104 周经口给药致癌性试验中,经口给予阿布昔替尼 3、10、30mg/kg/天,≥10 mg/kg/天剂量时(暴露量约大于或等于人在 MRHD 时游离药物 AUC 的 2.8 倍时)雌性大鼠良性胸腺瘤发生率升高,并可见胸腺上皮增生的发生率升高。3mg/kg/天剂量(暴露量约相当于人在 MRHD 时游离药物 AUC 的0.6倍)的雌性大鼠以及各剂量(30mg/kg/天剂量下的暴露量约相当于人在 MRHD 时游离药物 AUC 的 14 倍)的雄性大鼠中未观察到致癌性。
幼龄动物毒性
在幼龄动物毒性试验中,幼龄大鼠从出生后第 10 天开始(约相当于人类婴儿)持续到出生后第 63 天(约相当于青少年),经口给予阿布昔替尼 5、25 和 75 mg/kg/天,可引起胫骨近端和股骨远端 的干骺端原发性骨松质发生可逆的、剂量相关的减少。在所有剂量下,阿布昔替尼对骨骼发育均可产 生不良影响:≥ 5 mg/kg/天(以游离药物 AUC 计,为 MRHD 的 0.8 倍)时,可引起不可逆的剂量 相关的股骨头偏小或畸形;≥25 mg/kg/天(以游离药物 AUC 计,为 MRHD 的 7.2 倍)时,会不可 逆地减小股骨大小并导致足爪旋转不良和肢体损伤;在 75 mg/kg/天(以游离药物 AUC 计,为 MRHD 的 27 倍)剂量下,爪骨折通常对应肢体损伤,在一只雌性动物中观察到胫骨骨折。在年龄较大动物中未见不可逆的骨骼异常。
在一项后续研究中,幼龄大鼠从出生后第 10 天、第 15 天、第 21 天或第 30 天开始持续到出生后第63天,经口给予阿布昔替尼 25mg/kg/天(以游离药物 AUC 计,至少为 MRHD 的 2.9 倍)。从出生后第 10 天开始给药时,大体解剖观察可见股骨头偏小或畸形,组织病理学检查可见股骨头形态异常、股骨远端和胫骨近端原发性骨松质减少,与先前幼龄动物毒性试验结果一致。从出生后第 15 天(大约相当于 6 -12 月龄婴儿)开始给药时,可见胫骨原发性骨松质减少。从出生后第 21 天或第 30 天(分别约相当于 2 岁和 6 岁的儿童)开始给药时,未见骨骼异常。
在≤ 200 mg的剂量下,阿布昔替尼的血浆 Cmax和 AUC 随剂量成正比增加。在每日一次给药后 48 小时内达到了阿布昔替尼的稳态血浆浓度。
吸收
阿布昔替尼吸收良好,口服吸收超过 91%,绝对口服生物利用度约为 60%。阿布昔替尼在 1 小时内达到血浆峰浓度。
食物的影响
阿布昔替尼与高脂食物(共916卡路里,约含 55%脂肪、29%碳水化合物和 16%蛋白质)同服对阿布昔替尼暴露量没有临床相关影响(AUC 和 Cmax 分别增加约 26%和 29%,Tmax 延长 2 小时)。在临床试验中, 阿布昔替尼随餐同服或不同服均可(参见【用法用量】)。
分布
在静脉给药后,阿布昔替尼的分布容积约为 100 L。循环阿布昔替尼及其活性代谢物 M1 和 M2 分别约有 64%、37%和 29%与血浆蛋白结合。阿布昔替尼其活性代谢物 M1 和 M2 主要与白蛋白结合并在红细胞和血浆之间的分布均匀。
代谢
阿布昔替尼主要通过代谢清除机制消除。阿布昔替尼的代谢由多种 CYP 酶介导:CYP2C19(~53%)、 CYP2C9(~30%)、 CYP3A4(~11%)和 CYP2B6(~6%)。在一项人体放射性标记研究中,最常见的循环物质为阿布昔替尼,另外发现 2 种活性极性单羟基化代谢物:M1(3-羟丙基)、M2(2-羟丙基)。代谢物 M1 的活性低于阿布昔替尼,而代谢物 M2 的活性与母体化合物一致。阿布昔替尼的药理活性可归因于母体分子(~60%)以及体循环中 M1(~10%)和 M2(~30%)的未结合暴露量。阿布昔替尼、M1 和 M2 的未结合暴露量(分别以摩尔单位表示并根据相对效价进行校正)相加之和称为阿布昔替尼及其两种活性代谢物 M1 和 M2 的合并暴露量。阿布昔替尼及其两种活性代谢物 M1 和 M2 的平均消除半衰期为 3 至 5 小时。
排泄
在放射性标记阿布昔替尼单剂给药后,仅不到 1%的剂量以原形药形式随尿液排出。阿布昔替尼的代谢物 M1 和 M2 主要通过尿液排泄,是 OAT3 转运蛋白的底物。
在一项纳入 12 名中国健康志愿者(18 至 55 岁,含)的 PK 研究中,阿布昔替尼 200 mg 单次和多次给药后,在 0.5 至 3 小时内达血浆峰浓度。单次给药和多次给药后的平均终末半衰期分别约为 3 和 4 小时。
特殊人群
体重、性别、种族和年龄对阿布昔替尼暴露量并无有临床意义的影响。
青少年(12 岁至18 岁以下)
根据群体药代动力学分析,青少年患者的平均阿布昔替尼活性成分稳态暴露量预测值与相同体重的成人患者之间的差异在 11%内。
儿童(年龄 < 12 岁)
阿布昔替尼在 12 岁以下患者中的药代动力学尚不明确。
肾功能损害
在一项肾功能损害研究中,重度(根据 MDRD 公式估计,eGFR < 30 mL/min)和中度(eGFR 30 - 59 mL/min,MDRD)肾功能损害患者中阿布昔替尼及其活性代谢物 M1 和 M2 的合并暴露量(AUCinf,u)分别比肾功能正常(eGFR ≥ 90 mL/min,MDRD)患者高出大约 191%和 110%。根据这些结果,预期轻度肾功能损害(eGFR 60 - 89 mL/min,MDRD)患者中的阿布昔替尼及其活性代谢物 M1 和 M2 的合并暴露不会出现有临床意义的增加(参见【用法用量】和【注意事项】)。
尚未在接受肾脏替代治疗的患者中对阿布昔替尼进行评估(参见【用法用量】和【注意事项】)。在 III 期临床试验中,没有在基线肌酐清除率值小于 40 mL/min的特应性皮炎患者中评估阿布昔替尼。
肝功能损害
轻度肝功能损害(Child Pugh A级)受试者,阿布昔替尼及其两种活性代谢物M1和M2的合并暴露量(AUCinf,u)比肝功能正常的受试者降低约 4%。中度肝功能损害(Child Pugh B级)受试者,阿布昔替尼及其两种活性代谢物 M1 和 M2 的合并暴露量(AUCinf,u)比肝功能正常的受试者增加约 15%。这些变化不具有临床意义,轻度或中度肝功能损害患者无需调整剂量。在临床试验中,未在重度(Child Pugh C级)肝功能损害患者或活动性乙型肝炎或丙型肝炎筛查阳性的患者中对阿布昔替尼进行评估(参见【注意事项】)。
药物间相互作用
临床研究
合用药物对阿布昔替尼药代动力学的影响见表 12。
表12.在存在合用药物时,阿布昔替尼及其两种活性代谢物(M1和 M2)合并暴露的药代动力学变化
| 合用药物 | 合用药物方案 | 阿布昔替尼剂量 | 比值a(90%置信区间) | |
|---|---|---|---|---|
| Cmax,u | AUCinf,u | |||
| 强效 CYP2C19 抑制剂和中效 CYP3A 抑制剂: 氟伏沙明(参见【药物相互作用】) | 50 mg 每日一次 × 9 天 | 100 mg | 1.33(1.00-1.78) | 1.91(1.74-2.10) |
| 强效 CYP2C19 抑制剂、中效 CYP2C9 和 CYP3A 抑制剂: 氟康唑(参见【药物相互作用】) | 第 1 天400 mg,第 2 - 7天 200 mg | 100 mg | 1.23(1.08-1.42) | 2.55b(2.42-2.69) |
| 强效 CYP 酶诱导剂: 利福平(参见【药物相互作用】) | 600 mg 每日一次 × 8天 | 200 mg | 0.69(0.50-0.94) | 0.44(0.41-0.47) |
| OAT3 抑制剂: 丙磺舒c | 1,000 mg 每日两次 × 3天 | 100 mg | 1.30(1.04-1.63) | 1.66(1.52-1.80) |
a Cmax,u与AUCinf,u的比值比较药物与阿布昔替尼合用与阿布昔替尼单独用药。
b 与氟康唑合用时,阿布昔替尼的系统暴露量是阿布昔替尼单独用药时的约 4.8 倍。
c 与 OAT3 抑制剂的药物相互作用没有临床意义。
阿布昔替尼对合用药物药代动力学的影响见表 13。
表13. 存在阿布昔替尼时合用药物的药代动力学变化
| 合用药物或 CYP 活性的体内标记物 | 阿布昔替尼的给药方案 | 比值a(90%置信区间) | |
|---|---|---|---|
| Cmax,u | AUCinf,u | ||
| 口服避孕药: 炔雌醇(EE)和左炔诺孕酮(LN) | 200 mg 每日一次 × 9 天 | EE:1.07 (0.99, 1.15) LN:0.86 (0.75, 0.97) | EE:1.19 (1.12, 1.26) LNb:0.98 (0.87, 1.10) |
| 敏感 CYP3A 底物: 咪达唑仑 | 200 mg 每日一次 × 7 天 | 0.93 (0.84, 1.04) | 0.92 (0.86, 0.99) |
| 敏感 P-gp 底物: 达比加群酯 | 200 mg 单剂量 | 1.40 (0.92, 2.13) | 1.53 (1.09, 2.15) |
| 敏感 BCRP 和 OAT3 底物: 瑞舒伐他汀 | 200 mg 每日一次 × 3 天 | 0.99 (0.86, 1.14) | 1.02 (0.93, 1.12) |
| 敏感 MATE1/2K 底物: 二甲双胍 | 200 mg 每日一次 × 2 天 | 0.88 (0.81, 0.96) | 0.93 (0.85, 1.03) |
a Cmax和AUCinf比值比较阿布昔替尼与药物合用与药物单独给药。
b 报告左炔诺孕酮的AUClast代替AUCinf,因为左炔诺孕酮的终末期未经过充分分析。
与单独给药相比,达比加群酯(P-gp 底物)与单剂量阿布昔替尼 200 mg 合用使达比加群酯 AUCinf,u和 Cmax分别增加约 53%和 40%。达比加群酯暴露量的这些增加不被视为具有临床意义的变化。但与阿布昔替尼合用时,需要对 P-gp底物进行适当的剂量滴定,因为其微小的浓度变化可能导致严重或危及生命的毒性(例如,地高辛)。
体外研究
细胞色素 P450(CYP)酶:阿布昔替尼及其代谢物 M1 和 M2 不是 CYP1A2、CYP2B6、CYP2C8、CYP2C9、CYP2C19、CYP2D6 或 CYP3A4 的抑制剂或诱导剂。
尿苷二磷酸(UDP)葡萄糖醛酸转移酶(UGT):阿布昔替尼及其代谢物 M1 和 M2 不是 UGT1A1、UGT1A4、UGT1A6、UGT1A9 或 UGT2B7 的抑制剂或诱导剂。
转运体:阿布昔替尼是有机阳离子转运蛋白(OCT)1的抑制剂,但不是有机阴离子转运多肽(OATP)1B1/1B3、胆盐输出泵(BSEP)、OAT1 或 OCT2的抑制剂。
密封,不超过30℃保存。
高密度聚乙烯瓶包装。14 片/瓶,30 片/瓶。
36 个月
药品注册标准 JX20220035
国药准字 HJ20220029
国药准字 HJ20220030
国药准字 HJ20220031
名 称:Pfizer Inc.
注册地址:66 Hudson Boulevard East, New York, NY 10001 United States of America
企业名称:Pfizer Manufacturing Deutschland GmbH
生产地址:Mooswaldallee 1, Freiburg im Breisgau 79108 GERMANY
名称:辉瑞投资有限公司
地址:上海市南京西路 1168 号中信泰富广场 36 层
联系方式:400 910 0055
2022年04月08日
2023年05月07日;2024年02月01日;2024年02月23日;2025年02月08日;2025年03月13日;2025年05月27日